Figura 1. Frecuencia de pruebas cutáneas positivas a alimentos en adultos con enfermedades alérgicas.
ARTÍCULO ORIGINAL
Martín Bedolla-Barajas,1 Nayeli Elizabeth Torres-Álvarez,2 Uzziel Contreras-González,3 Dante Hernández-Colín,2 Tonantzin Isis Bedolla-Pulido,2 Martín Robles-Figueroa,4 Jaime Morales-Romero5
1Hospital Civil de Guadalajara “Dr. Juan I. Menchaca”, Servicio de Alergia e Inmunología Clínica. Guadalajara, Jalisco, México.
2Universidad de Guadalajara, Centro Universitario de Ciencias de la Salud. Guadalajara, Jalisco, México.
3Universidad Autónoma de Guadalajara, Licenciatura en Medicina. Zapopan, Jalisco, México.
4Hospital Civil de Guadalajara “Dr. Juan I. Menchaca”, Servicio de Medicina Interna. Guadalajara, Jalisco, México.
5Universidad Veracruzana, Instituto de Salud Pública. Xalapa, Veracruz, México.
Este artículo debe citarse como: Bedolla-Barajas M, Torres-Álvarez NE, Contreras-González U, Hernández-Colín D, Bedolla-Pulido TI, Robles-Figueroa M, Morales-Romero J. Alta prevalencia de sensibilización a alimentos en adultos con enfermedades alérgicas residentes en la zona metropolitana de Guadalajara. Rev Alerg Mex. 2017;64(1):66-75
Antecedentes: La prevalencia de sensibilización a alimentos en adultos presenta diferencias debido a las condiciones geográficas, regionales y culturales.
Objetivo: Identificar la prevalencia y los factores asociados a la sensibilización a alimentos en adultos con alguna enfermedad alérgica.
Métodos: Estudio transversal en el que se revisaron los expedientes clínicos de adultos con alguna enfermedad alérgica que presentaron al menos una prueba cutánea positiva a aeroalérgenos. Se registró edad, sexo, enfermedad alérgica de base y resultado de la prueba cutánea. El análisis estadístico incluyó prevalencia de sensibilización a alimentos e intervalos de confianza (IC) de 95 %, así como análisis multivariado para determinar los factores asociados.
Resultados: Se incluyeron 258 pacientes con edad media de 36 años; 75 % fue del sexo femenino. La enfermedad de base más frecuente fue la rinitis alérgica (59 %). La prevalencia de sensibilización a alimentos fue de 37 % (IC 95 %, 31.5-43.3) y no varió significativamente según sexo o enfermedad alérgica. El alimento más sensibilizante fue la soya (44.8 %) y los factores asociados, la sensibilización al epitelio de gato (OR = 1.8; IC 95 %, 1.03-3.2) y 5 o más pruebas cutáneas positivas (OR = 4.3; IC95 %, 2.3-8.1).
Conclusiones: La prevalencia de sensibilización a alimentos en personas con enfermedad alérgica fue de 40 %; para determinarla en la población general se requieren estudios adicionales.
Palabras clave: Alérgenos; Alergia a alimentos; Enfermedades alérgicas
How to cite this article: Bedolla-Barajas M, Torres-Álvarez NE, Contreras-González U, Hernández-Colín D, Bedolla-Pulido TI, Robles-Figueroa M, Morales-Romero J. High prevalence of food sensitization among adults with allergic diseases who live in the Guadalajara metropolitan area. Rev Alerg Mex. 2017 Jan-Mars;64(1):66-75
Background: The prevalence of food sensitization in adults shows differences owing to geographic, regional and cultural circumstances.
Objective: To identify the prevalence and factors associated with food sensitization in adults with allergic diseases.
Methods: Cross-sectional study, where medical records of adult patients with any allergic disease and who tested positive to airborne allergens on at least one skin test were reviewed. Age, sex, underlying allergic disease and skin test result were recorded. Statistical analyses included food sensitization prevalence with the corresponding 95 % confidence intervals (CI), as well as a multivariate analysis to determine associated factors.
Results: We included 258 patients with a mean of 36 years of age; 75 % were of the female sex. The most common underlying condition was allergic rhinitis (59 %). The prevalence of food sensitization was 37 % (95 % CI, 31.5-43.3) and it did not vary significantly according to sex or allergic disease in question. The most sensitizing food was soybeans (44.8 %), and associated factors were sensitization to cat dander (OR = 1.8; 95 % CI, 1.03-3.2) and 5 or more positive skin tests (OR = 4.3, 95 % CI 2.3-8.1).
Conclusions: The prevalence of food sensitization in people with allergic disease was 40 %. Further studies are required to determine its prevalence in the general population.
Keywords: Allergens; Food allergy; Allergic diseases
Abreviaturas y siglas
OR, odds ratio
IC, intervalo de confianza
En los últimos años, la prevalencia de alergia a alimentos ha mostrado modificaciones al alza,1,2 lo que puede representar un problema para la salud pública si consideramos que en el mundo se ha observado un crecimiento importante de adultos de 15 a 64 años, lo que en México corresponde a más de 65 % de la población total.3 Por ello, se hace imperante documentar la magnitud de la alergia y sensibilización a alimentos en este grupo poblacional.
Diferencias en la distribución de los alérgenos debido a condiciones geográficas, regionales y culturales (incluidos los hábitos dietéticos), influyen en la prevalencia de la sensibilización a los alimentos.4 Así, en población adulta no seleccionada se presentan variaciones en la frecuencia que van de 6 % a casi 40 %;5,6,7,8,9,10 en tanto, en población seleccionada la cantidad puede oscilar de 20 a 70 %, según la enfermedad alérgica analizada.11,12,13
En nuestro país, los estudios encaminados a evaluar la sensibilización a alimentos en población adulta son escasos, pues se considera un problema de la edad pediátrica. La investigación que se presenta tuvo como objetivos determinar la prevalencia de sensibilización a alimentos en pacientes adultos con enfermedades alérgicas, describir los alimentos que los sensibilizan e identificar los factores asociados con su presencia.
Esta investigación se realizó en el Servicio de Alergia e Inmunología Clínica del Hospital Civil de Guadalajara “Dr. Juan I. Menchaca”, un hospital-escuela que dirige su atención a población abierta.
Mediante una búsqueda retrolectiva con un abordaje transversal se incluyó la información correspondiente a los pacientes de 16 o más años de edad con enfermedades alé rgicas, atendidos por primera vez entre enero y diciembre de 2015 en el servicio de alergología indicado, con al menos una prueba cutánea positiva a alguno de los aeroalérgenos probados y residentes de la zona metropolitana de Guadalajara. No se consideraron pacientes con dermografismo o mujeres embarazadas. Los datos fueron obtenidos de una cédula estructurada a partir de la revisión de los expedientes clínicos de los pacientes, en la que se incluyó la siguiente información: edad, sexo y enfermedades alérgicas que motivaron las pruebas cutáneas, así como los resultados de las mismas.
Técnica de las pruebas cutáneas
Los alérgenos fueron glicerinados en concentración de 1:20 peso/volumen. Se incluyeron los siguientes alimentos: aguacate, almendra, cacahuate, camarón, durazno, fresa, kiwi, mango, manzana, melón, nuez, papaya, pera, piña, plátano, soya, tomate y zanahoria. Para determinar la sensibilización a aeroalérgenos se utilizó un panel constituido por los pólenes de 10 malezas, 4 pastos, 13 árboles, 5 alérgenos considerados de interiores (Dermatophagoides farinae, Dermatophagoides pteronyssinus, mezcla de Blatella germanica y Periplaneta americana, epitelios de gato y perro) y mezcla de plumas. Como control positivo se utilizó histamina y como control negativo, glicerina.
En la identificación de sensibilización a alimentos y aeroalérgenos se realizaron pruebas cutáneas por la técnica de punción. Antes de realizar el estudio, los pacientes recibieron indicaciones de suspender, al menos una semana antes, el uso de antihistamínicos y otros medicamentos que pudieran alterar la interpretación de los resultados. Para realizar las pruebas cutáneas, los alérgenos fueron situados sobre las regiones volares de los antebrazos del paciente y se realizó una punción con una lanceta estandarizada (Jubilant HollisterStier LLC, USA). Después de transcurridos 15 minutos, se efectuó la interpretación de las pruebas cutáneas; se consideraron positivas cuando el tamaño de la pápula fue igual o mayor a 3 mm en comparación con el control negativo.14
Análisis estadístico
Se estimó la prevalencia de sensibilización a alimentos con sus respectivos intervalos de confianza de 95 % (IC 95 %) para proporciones. En la comparación de las variables continuas se utilizó la t de Student o la U de Mann-Whitney y en la comparación de proporciones la chi cuadrada o prueba exacta de Fisher. En la identificación de factores asociados con la sensibilización a alimentos se utilizó regresión logística multivariada, en la cual las covariables fueron el sexo, la edad, la cantidad de pruebas cutáneas positivas, la sensibilización a pólenes de árboles, de malezas, de pastos y la sensibilización al epitelio de gato. La significación estadística fue establecida en < 0.05. Los datos se analizaron con el programa SPSS™ versión 20.0 para Windows (IBM Co., Armonk, Nueva York, Estados Unidos).
Se evaluaron las pruebas cutáneas correspondientes a 423 pacientes; de ellos, 258 cumplieron con los criterios de inclusión. Las mujeres constituyeron más de 75 % de los participantes y la edad media de la población de estudio fue de 35.8 años. En el Cuadro 1 se describen las características de la población de acuerdo con la sensibilización a alimentos. La mayoría de los pacientes (59 %) padecía solamente rinitis alérgica, asma más rinitis alérgica un poco más de 25 % y solo asma 10 %. La frecuencia de sensibilización a alimentos fue de 96/258 (37.2 %; IC 95 %, 31.5-43.3). De acuerdo con la enfermedad alérgica de base, la frecuencia no mostró diferencia estadísticamente significativa (p = 0.295); en la rinitis alérgica fue de 40.8 % (62/152), en la asociación asma + rinitis alérgica de 28.9 % (20/69), en el asma de 33.3 % (9/27) y en la urticaria 50 % (5/10). Conforme al sexo, la prevalencia de sensibilización a alimentos en las mujeres fue de 37 % y en los hombres de 38 % (p = 0.927). La mediana de pruebas cutáneas positivas a aeroalérgenos fue mayor en el grupo de pacientes sensibilizados a alimentos (9 comparado contra 4, p < 0.001).
| Cuadro 1. Características de la población de estudio | |||||||
|
Sensibilización a alimentos |
|||||||
|
Total (n = 258) |
Sí (n = 96) |
No (n = 162) |
p |
||||
|
Edad (años ± DE) |
35.8 ± 15.4 |
34.3 ± 14.4 |
36.8 ± 15.9 |
0.208 |
|||
|
Número de pruebas positivas a aeroalérgenos, mediana (P25-P75) |
6 (3-10) |
9 (5-14) |
4 (2-7) |
< 0.001 |
|||
|
n |
% |
n |
% |
n |
% |
||
|
Sexo femenino |
197 |
(76.4) |
73 |
(76.0) |
124 |
(76.5) |
0.927 |
|
Enfermedad alérgica |
|||||||
|
Solo rinitis alérgica |
152 |
(58.9) |
62 |
(64.6) |
90 |
(55.6) |
0.295 |
|
Solo asma |
27 |
(10.5) |
9 |
(9.4) |
18 |
(11.1) |
|
|
Asma y rinitis alérgica |
69 |
(26.7) |
20 |
(20.8) |
49 |
(30.2) |
|
|
Solo urticaria |
10 |
(3.9) |
5 |
(5.2) |
5 |
(3.1) |
|
| DE, desviación estándar; P25-P75, percentil 25-percentil 75 Valor de p obtenido por χ2, prueba t de Student o U de Mann-Whitney |
|||||||
La frecuencia de sensibilización a alimentos en los pacientes sensibilizados a pólenes de árbol fue de 78/177 (44.1 %); en las malezas de 71/142 (50.0 %) y en los pastos de 54/109 (49.5 %).
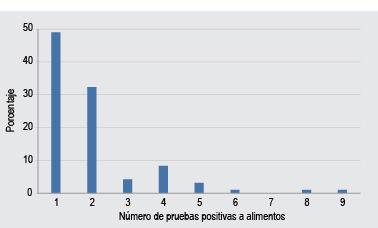
La mediana de pruebas positivas a alimentos fue de 2; aproximadamente la mitad de los pacientes estuvo sensibilizada a un alimento y a dos alimentos, la tercera parte (Figura 1).

Figura 1. Frecuencia de pruebas cutáneas positivas a alimentos en adultos con enfermedades alérgicas.
En el Cuadro 2 se describen los alimentos involucrados en la sensibilización. En el total de la muestra estudiada, el alimento más frecuente fue la soya (43/258, 16.7 %); entre los frutos secos destacaron la almendra (31/258, 12.0 %) y el cacahuate (12/258, 4.6 %); entre los mariscos, el camarón (30/258, 11.6 %). En los pacientes con rinitis alérgica, la soya fue el más frecuente (29/152, 19.1 %); en el asma, la almendra y el camarón (4/27, 14.8 % cada uno); en la asociación asma + rinitis alérgica y en la urticaria, la soya, con 10.1 % (7/69) y 50 % (5/10), respectivamente.
| Cuadro 2. Frecuencia de sensibilización a alimentos en adultos con enfermedades alérgicas | ||||||||||
| Alimento | Todos (n = 258) | Solo rinitis alérgica (n = 152) | Solo asma (n = 27) | Asma + rinitis alérgica (n = 69) | Solo urticaria (n = 10) | |||||
| n | % | n | % | n | % | n | % | n | % | |
| Soya | 43 | 16.7 | 29 | 19.1 | 2 | 7.4 | 7 | 10.1 | 5 | 50.0 |
| Almendra | 31 | 12.0 | 19 | 12.5 | 4 | 14.8 | 6 | 8.7 | 2 | 20.0 |
| Camarón | 30 | 11.7 | 19 | 12.5 | 4 | 14.8 | 6 | 8.7 | 1 | 10.0 |
| Cacahuate | 12 | 4.6 | 6 | 3.9 | 1 | 3.7 | 3 | 4.3 | 2 | 20.0 |
| Durazno | 10 | 3.9 | 3 | 2.0 | 1 | 3.7 | 6 | 8.7 | 0 | 0 |
| Kiwi | 10 | 3.9 | 6 | 3.9 | 1 | 3.7 | 3 | 4.3 | 0 | 0 |
| Aguacate | 8 | 3.1 | 4 | 2.6 | 0 | 0 | 2 | 2.9 | 2 | 20.0 |
| Fresa | 7 | 2.7 | 5 | 3.3 | 2 | 7.4 | 0 | 0 | 0 | 0 |
| Jitomate | 6 | 2.3 | 4 | 2.6 | 0 | 0 | 2 | 2.9 | 0 | 0 |
| Melón | 6 | 2.3 | 3 | 2.0 | 2 | 7.4 | 0 | 0 | 1 | 10.0 |
| Piña | 5 | 2.0 | 3 | 2.0 | 1 | 3.7 | 0 | 0 | 1 | 10.0 |
| Mango | 4 | 1.6 | 4 | 2.6 | 0 | 0 | 0 | 0 | 0 | 0 |
| Manzana | 4 | 1.6 | 1 | 0.7 | 1 | 3.7 | 2 | 2.9 | 0 | 0 |
| Nuez | 4 | 1.6 | 2 | 1.3 | 1 | 3.7 | 0 | 0 | 1 | 10.0 |
| Pera | 4 | 1.6 | 4 | 2.6 | 0 | 0 | 0 | 0 | 0 | 0 |
| Papaya | 3 | 1.2 | 2 | 1.3 | 0 | 0 | 0 | 0 | 1 | 10.0 |
| Plátano | 3 | 1.2 | 1 | 0.7 | 1 | 3.7 | 0 | 0 | 1 | 10.0 |
| Zanahoria | 1 | 0.4 | 0 | 0 | 0 | 0 | 1 | 1.4 | 0 | 0 |
Respecto a los alérgenos inhalables, el epitelio de gato fue el único que se asoció significativamente con la sensibilización a alimentos (Cuadro 3); de manera general, también lo hicieron los pólenes de los pastos y varios de los árboles y malezas estudiados. El análisis univariado mostró que la sensibilización al gato se asoció con la sensibilización al camarón (p = 0.004) y la soya (p = 0.001). Por su parte, los análisis multivariados de regresión logística mostraron que un mayor número de pruebas cutáneas positivas a aeroalérgenos (OR, 4.28; IC95 %, 2.28-8.06) y la sensibilización al epitelio del gato (OR, 1.81; IC95 %, 1.03-3.17) fueron los únicos factores asociados significativamente con la sensibilización a alimentos en la población adulta (Cuadro 4).
| Cuadro 3. Asociación entre la sensibilización a alimentos y alérgenos inhalables | |||||
| Sensibilización a alimentos | p | ||||
| Sí (n = 96) | No (n = 162) | ||||
| n | % | n | % | ||
| Animales | 59 | 61.5 | 84 | 51.9 | 0.133 |
| Dermatophagoides farinae | 47 | 49.0 | 73 | 45.1 | 0.544 |
| Dermatophagoides pteronesynnus | 55 | 57.3 | 83 | 53.7 | 0.575 |
| Mezcla de cucaracha | 36 | 37.5 | 45 | 27.8 | 0.104 |
| Gato | 44 | 45.8 | 42 | 25.9 | 0.001 |
| Perro | 15 | 15.6 | 23 | 14.2 | 0.754 |
| Plumas | 9 | 9.4 | 8 | 4.9 | 0.165 |
| Árboles | 78 | 81.2 | 99 | 61.1 | 0.001 |
| Acacia sp. | 12 | 12.5 | 7 | 4.3 | 0.015 |
| Alnus spp. | 33 | 34.4 | 7 | 4.3 | < 0.0001 |
| Casuarina equisitifolia | 39 | 40.6 | 15 | 9.3 | < 0.0001 |
| Cupressus spp. | 8 | 8.3 | 7 | 4.3 | 0.193 |
| Eucalyptus spp. | 9 | 9.4 | 4 | 2.5 | 0.019 |
| Fraxinus udhei | 44 | 45.8 | 57 | 35.2 | 0.090 |
| Juniperus spp. | 19 | 19.8 | 16 | 9.9 | 0.025 |
| Pinus spp. | 8 | 8.3 | 8 | 4.9 | 0.274 |
| Populus trichocarpa | 28 | 29.2 | 16 | 9.9 | < 0.001 |
| Prosopis juliflora | 41 | 42.7 | 33 | 20.4 | < 0.0001 |
| Quercus castanea | 58 | 60.4 | 49 | 30.2 | < 0.0001 |
| Quercus spp. | 61 | 63.5 | 44 | 27.2 | < 0.001 |
| Schinus molle | 31 | 32.3 | 23 | 14.2 | 0.001 |
| Malezas | 71 | 74.0 | 71 | 43.8 | <0.001 |
| Amaranthus palmeri | 29 | 30.2 | 16 | 9.9 | < 0.001 |
| Ambrosia elatior | 28 | 29.2 | 29 | 17.9 | 0.035 |
| Artemisia vulgaris | 19 | 19.8 | 12 | 7.4 | 0.003 |
| Chenopodium ambrosoides | 20 | 20.8 | 23 | 14.2 | 0.167 |
| Franseria tenuifolia | 26 | 27.1 | 10 | 6.2 | < 0.001 |
| Helianthus spp. | 16 | 16.7 | 14 | 8.6 | 0.052 |
| Ricinus communis | 9 | 9.4 | 1 | 1.2 | 0.003 |
| Rumex crispus | 2 | 2.1 | 4 | 2.5 | 0.999 |
| Salsola pestifer | 51 | 53.1 | 41 | 25.3 | < 0.001 |
| Taraxacum officinalis | 17 | 17.7 | 12 | 7.4 | 0.011 |
| Pastos | 54 | 56.2 | 55 | 34.0 | < 0.001 |
| Cynodon dactylon | 31 | 32.3 | 34 | 21.0 | 0.043 |
| Hulcus halepensis | 27 | 28.1 | 28 | 17.3 | 0.040 |
| Lolium perenne | 39 | 40.6 | 34 | 21.0 | 0.001 |
| Phleum pratense | 32 | 33.3 | 18 | 11.1 | < 0.001 |
| Valor de p fue obtenido por χ2 o prueba exacta de Fisher. | |||||
| Cuadro 4. Factores asociados a sensibilización a alimentos en adultos con enfermedades alérgicas | ||||||
| Modelo no ajustado | Modelo ajustado | |||||
| OR | IC95 % | p | OR | IC95 % | p | |
| Sexo | ||||||
| Mujer | 1 | |||||
| Hombre | 0.89 | 0.46-1.72 | 0.733 | ‒ | ‒ | 0.878 |
| Edad (años) | ||||||
| 16-29 | 1 | |||||
| 30-59 | 0.68 | 0.38-1.22 | 0.199 | ‒ | ‒ | 0.299 |
| 60-más | 0.81 | 0.29-2.22 | 0.682 | ‒ | ‒ | 0.922 |
| Pruebas cutáneas positivas a aeroalérgenos | ||||||
| 1-4 | 1 | |||||
| ≥ 5 | 2.37 | 1.00-5.46 | 0.048 | 4.28 | 2.28-8.06 | < 0.0001 |
| Sensibilización a pólenes de árboles | ||||||
| No | 1 | |||||
| Sí | 1.09 | 0.49-2.41 | 0.840 | ‒ | ‒ | 0.444 |
| Sensibilización a pólenes de malezas | ||||||
| No | 1 | |||||
| Sí | 1.77 | 0.86-3.65 | 0.120 | ‒ | ‒ | 0.078 |
| Sensibilización a pólenes de pastos | ||||||
| No | 1 | |||||
| Sí | 1.38 | 0.72-2.64 | 0.328 | ‒ | ‒ | 0.249 |
| Sensibilización a epitelio de gato | ||||||
| No | 1 | |||||
| Sí | 1.83 | 1.01-3.30 | 0.045 | 1.81 | 1.03-3.17 | 0.040 |
Este estudio mostró que la prevalencia de sensibilización a alimentos en población adulta con enfermedades alérgicas se observó en aproximadamente 40 %. En particular, los pacientes estuvieron sensibilizados con mayor frecuencia a la soya, la almendra y el camarón. Por otro lado, dos predictores de sensibilización a alimentos fueron el mayor número de pruebas cutáneas positivas y la sensibilización al epitelio del gato.
En este estudio, realizado en población seleccionada, la frecuencia de sensibilización a alimentos dependió de la enfermedad alérgica; en los pacientes con urticaria fue de 50 %, proporción consistente con los datos mostrados por Hari y colaboradores: hasta 53 % de 401 pacientes con urticaria mostró sensibilización a un alimento.15
Cabe resaltar que el número de pacientes con urticaria analizados en nuestro estudio fue muy pequeño y que el muestreo no fue diseñado para identificar prevalencia de sensibilización de alimentos por tipo de enfermedad alérgica, por lo que se recomienda cautela en la interpretación de los resultados. Por su parte, el grupo de pacientes con menor frecuencia de sensibilización a alimentos fue el de asma más rinitis (29 %); en los sujetos con solo rinitis alérgica, la frecuencia de sensibilización a alimentos fue considerable, probablemente porque una proporción importante de los pacientes estaba sensibilizada principalmente a los pólenes, factor que podría favorecer las reacciones cruzadas con los alimentos, especialmente con los frutos.16
En México, la evaluación de la sensibilización a los alimentos no es una práctica general entre los alergólogos, hecho demostrado en un estudio transversal en el que se analizaron los alérgenos más frecuentemente utilizados por los alergólogos del país.17 Por otra parte, en ese estudio se mostró que los alérgenos de alimentos mayormente probados estuvieron encaminados a evaluar primordialmente a la población pediátrica, pues entre ellos destacaron el huevo, la leche y el pescado, alimentos que principalmente afectan a dicho grupo de la población.17 De tal forma, con esta falta de información relacionada con la sensibilidad a los alimentos en la población adulta, nuestra investigación se convierte en una de las primeras en México en señalar la importancia de evaluar la sensibilización alimentos en los pacientes adultos con enfermedades alérgicas.
Como era de esperar, en comparación con población no seleccionada, la prevalencia de sensibilización a alimentos en nuestro estudio fue mayor ya que se incluyeron sujetos con enfermedades alérgicas; sin embargo, resulta interesante conocer que, incluso en población general, el problema de la sensibilización a alimentos es frecuente.
Un estudio epidemiológico realizado en 12 países de Europa y una región de Estados Unidos (Portland) mostró que la frecuencia de sensibilización a alimentos en adultos jóvenes fue de 16.2 %, con variaciones de 7.7 a 24.6 %.5 En otro estudio, al analizar los datos correspondientes a Europa, la prevalencia no se modificó significativamente: fue de 15.8 %, con un mínimo de 6.5 % y un máximo de 23.6 %.6 Por su parte, países como Alemania han informado más de 25 % de frecuencia de sensibilización a alimentos.8 En Estados Unidos, la más reciente Encuesta Nacional de Salud reveló que hasta 16.2 % de la población analizada estaba sensibilizada al menos a un alimento.7 La región del Oriente Medio, India y Pakistán mostró frecuencias de sensibilización a alimentos en población adulta de 26.5 a 39.2 %.9,10
Al comparar nuestros resultados (población seleccionada) con los de obtenidos en este estudio (población total), la prevalencia de sensibilización a alimentos fue similar. En población seleccionada, la cifra de sensibilización a alimentos tiende a ser mayor; por ejemplo, en un estudio realizado en Suecia con más de 1500 adultos con asma, la frecuencia de sensibilización fue de 53 %,13 superior a la observada en nuestros resultados. En cuanto a la población con rinitis alérgica, en la India se observó una frecuencia de sensibilización a alimentos entre 18 y 23 %,11 inferior a la que documentamos nosotros. Si bien en nuestra investigación no incluimos pacientes con dermatitis atópica, en ellos se ha observado una frecuencia de sensibilización a alimentos superior a 70 %.12
El alimento que mayormente sensibilizó a los pacientes fue la soya, tanto en aquellos con rinitis alérgica como con rinitis alérgica + asma o con urticaria; en los pacientes con asma predominó la sensibilización al camarón y a la almendra. En un estudio realizado en Pakistán, los alimentos de origen animal que mayormente sensibilizaron a los adultos con enfermedades alérgicas fueron la leche y las carnes de res y pollo; entre los alimentos de origen vegetal, el maíz y las lentejas.9 En México, la piña y la manzana fueron los de mayor trascendencia.18 De acuerdo con la enfermedad de base, los pacientes con asma han mostrado sensibilidad principalmente a los mariscos, el huevos y la leche,19 así como a la avellana, la manzana y el kiwi.13 Aunque no evaluamos pacientes con dermatitis atópica, los alimentos que mayormente los sensibilizan son la manzana, el cacahuate y el kiwi.12
Es posible que diferencias en la predisposición genética, disponibilidad de alimentos y sensibilización a diferentes aeroalérgenos contribuyan a modificar la frecuencia de sensibilización a alimentos.
En este estudio, dos factores asociados a la sensibilización a alimentos fueron los siguientes:
Las siguientes limitaciones de este estudio deben ser tomadas en cuenta al interpretar los resultados:
La prevalencia de sensibilización a alimentos puede variar de 32 a 43 % en personas con enfermedades alérgicas que acuden a la consulta externa de alergología. Aunque lo anterior es similar a lo reportado en publicaciones previas que han analizado a este tipo de sujetos, se requieren investigaciones para documentar su prevalencia en la población general. Finalmente, una mayor frecuencia de sensibilización a ciertos aeroalérgenos y al epitelio del gato parecen tener un papel relevante en la génesis de la alergia alimentaria.
Recibido: 2016-11-04
Aceptado: 2016-11-29
Correspondencia: Martín Bedolla-Barajas. drmbedbar@gmail.com
 Todo el contenido de esta revista, excepto dónde está identificado, está bajo una Licencia Creative Commons
Todo el contenido de esta revista, excepto dónde está identificado, está bajo una Licencia Creative Commons