
Revista Alergia México Volumen 61, Supl. 2, 2014
Este artículo debe citarse como: Larenas-Linnemann D, Medina-Ávalos MA, Ortega-Martell JA, Beirana-Palencia AM, Rojo-Gutiérrez MI, Morales-Sánchez MA, Solorio-Gómez H, Alonzo-Romero Pareyón ML, Vargas-Correa JB, Baez-Loyola C, Blancas-Espinosa R, Esquer-Flores J, Gómez-Vera J, Guzmán-Perea MG, Macías-Weinmann A, Maldonado-García CA, Martínez-Villarreal JD, Matta-Campos JJ, Medina-Segura E, Del Río-Navarro B, Salgado-Gama JI, Stone-Aguilar H, Sienra-Monge JJ, González-Díaz SN, Mendoza-López E, Amaya-Guerra M, Lemini-López A, Blanco-Montero A, Chavarría-Jiménez MT, Guerrero-Michaus MG, Martínez-Pérez A, Ramírez-Segura RI, Montes-Narváez G, Olvera-Salinas J, Rosas-Sumano AB. Guía mexicana para el diagnóstico y el tratamiento de la urticaria. Rev Alerg Mex. 2014;61 Suppl 2:S117-93.
Avalado por
Colegio Mexicano de Inmunología Clínica y Alergia (CMICA)
Presidente: Dr. Miguel Medina Ávalos
Colegio Mexicano de Pediatras Especialistas en Inmunología Clínica y Alergia (COMPEDIA)
Presidente: José Lozano Saenz
Academia Mexicana de Dermatología (AMD, no concedió el aval, únicamente cinco de sus miembros expertos cooperaron en la elaboración)
Presidente: Blanca Carlos Ortega
Sociedad Mexicana de Dermatología (SMD)
Presidente: Rosa María Gutiérrez Vidrio
Confederación Nacional de Pediatría de México (CONAPEME)
Coordinador: Ignacio Vázquez León
Sociedad Mexicana de Pediatría (SMP)
Coordinador: Manuel Ángel Correa Flores
Asociación Nacional de Médicos Generales y Médicos Familiares (ANMG-MF)
Coordinador: Gabriel Montes Narváez
Academia Nacional de Medicina
Coordinador: Juan José Sienra Monge
Coordinadores generales
Désirée Larenas-Linnemann,1 Miguel Alejandro Medina-Ávalos,2 José Antonio Ortega-Martell,3 Angélica María Beirana-Palencia,4 María Isabel Rojo-Gutiérrez5
Coautores
Martha Alejandra Morales-Sánchez,6 Héctor Solorio-Gómez,7 María de Lourdes Alonzo-Romero Pareyón,8 Jorge Bernardo Vargas-Correa,9 Carlos Baez-Loyola,10 Roberto Blancas-Espinosa,11 Joaquín Esquer-Flores,12 Javier Gómez-Vera,13 María Graciela Guzmán-Perea,14 Alejandra Macías-Weinmann,15 César Alfonso Maldonado-García,16 José Darío Martínez-Villarreal,17 Juan José Matta-Campos,18 Elías Medina-Segura,19 Blanca del Río-Navarro,20 Juan Ignacio Salgado-Gama,21 Héctor Stone-Aguilar,22 Juan José Luis Sienra-Monge,23 Sandra Nora González-Díaz,24 Enrique Mendoza-López,25 Mario Amaya-Guerra,26 Alicia Lemini-López,27 Andrés Blanco-Montero,28 María Teresa Chavarría-Jiménez,29 Martha Graciela Guerrero-Michaus,30 Albina Martínez-Pérez,31 Ruth Ivonne Mireya Ramírez-Segura,32 Gabriel Montes-Narváez,33 Jorge Olvera-Salinas,34 Ana Beatriz Rosas-Sumano35
1Clínica de Alergia, Asma y Pediatría, Hospital Médica Sur, México, DF. Miembro de la mesa directive de CMICA (Colegio Mexicano de Inmunología Clínica y Alergia).
2Jefe de servicio de Alergia, ISSSSTE Veracruz, Veracruz, Presidente de CMICA.
3Universidad Autónoma del Estado de Hidalgo.
4Dermatóloga y dermatóloga pediatra, Miembro de la SMD (Sociedad Mexicana de Dermatología) y de la AMD (Academia Mexicana de Dermatología).
5Hospital Juárez de México.
6Centro Dermatológico Dr. Ladislao de la Pascua. Miembro de SMD.
7Hospital del ISSSTEPma. Mesa directiva de COMPEDIA.
8Coeditora en jefe de Dermatología Revista Mexicana.
9Jefe del Servicio de Medicina Interna, Hospital Regional Mérida ISSSSTE. Profesor de pregrado y posgrado, Facultad de Medicina, Universidad Autónoma de Yucatán. Profesor de pregrado, Escuela de Medicina, Universidad Marista. Profesor de posgrado, Maestría en Nutrición Aplicada, Universidad Latino Mérida, Yucatán. Miembro de CMICA y del Colegio Mexicano de Medicina Interna A.C.
10Unidad de Asma y Alergia, Hospital Médica Sur.
11Instituto Mexicano del Seguro Social. AMD y SMD y Cilad (Colegio Iberolatinoamericano de Dermatología).
12Tijuana, Baja California.
13Jefe del Servicio de Alergia, Hospital Regional Lic. Adolfo López Mateos, ISSSTE, Ciudad de México, Mesa directiva de CMICA.
14Hospital Ángeles del Pedregal.
15Servicio de Alergia e Inmunología Clínica, Facultad de Medicina y Hospital Universitario, Universidad Autónoma de Nuevo León, Monterrey, NL.
16Jefe de la Clínica de Psoriasis, Centro Dermatológico Dr. Ladislao de la Pascua, Miembro de SMD.
17Jefe de la Clínica de Medicina Interna, Hospital Universitario José E González, Universidad Autónoma de Nuevo León, Monterrey, NL.
18Servicio de Alergia, Centro Médico Nacional Siglo XXI, IMSS. Miembro de CMICA.
19Miembro de CMICA y de COMPEDIA (Colegio Mexicano de Pediatras Especializados en Inmunología Clínica y Alergia).
20Jefe del Servicio de Alergia, Hospital Infantil de México Federico Gómez, México, DF.
21Miembro del CMICA y de COMPEDIA.
22Hospital San José de Hermosillo, Miembro de COMPEDIA.
23Médico adscrito a la Dirección de Investigación del Hospital Infantil de México Federico Gómez, investigador nacional SNI 2.
24Dirección General de Desarrollo y Egresados. Jefe y profesor de Alergia e Inmunología Clínica, Facultad de Medicina y Hospital Universitario, Universidad Autónoma de Nuevo León, Monterrey, NL.
25Sistema Tec Salud, Hospital San José. Webmaster Cyberpeds, CONAPEME (Confederación Nacional de Pediatría de México).
26Universidad de Monterrey, Hospital San Lucas, miembro de la AMD.
27Instituto Mexicano del Seguro Social, Dirección General de Servicios Médicos DGSM, UNAM. Cilad. Miembro de AMD y SMD.
28Hospital Español. Miembro de CONAPEME.
29Jefe de Enseñanza del Servicio de Pediatría, U 505. Miembro de SMP.
30Miembro de SMP y de COMPEDIA.
31Hospital General de México. Miembro de SMP (Sociedad Mexicana de Pediatría) y CMICA y Sociedad de Parasitología.
32Miembro de SMP.
33Especialista en medicina general familiar. Presidente de la ANMG-MF (Asociación Nacional de Médicos Generales y Médicos Familiares).
34Miembro de la ANMG-MF.
35Miembro de CONAPEME.
REVISORES: CENTROS FORMADORES DE ALERGÓLOGOS
Con comentarios
1. Hospital Infantil de México Dr. Federico Gómez: Blanca del Río Navarro
2. Hospital Universitario de Puebla: Aida López García
3. Hospital General de México: Guillermo Veuez Sámlázqano
Sin comentarios
4. Hospital Universitario de Nuevo León: Sandra Nora González Díaz
5. Hospital Regional Lic. Adolfo López Mateos: Javier Gómez Vera
6. Hospital de Especialidades del Centro Médico Nacional Siglo XXI Dr. Bernardo Sepúlveda:
Víctor Almeida Arvizu
7. Centro Médico Nacional 20 de Noviembre: María Eugenia Vargas Camaño
8. Hospital de Especialidades del Centro Médico Nacional La Raza Dr. Antonio Fraga Mouret:
Martin Becerril Ángeles
9. Instituto Nacional de Enfermedades Respiratorias Ismael Cosío Villegas: Luis Terán
10. Instituto Nacional de Pediatría: Socorro Orozco Martínez
11. Antiguo Hospital Civil Fray Antonio Alcalde, Guadalajara: Guadalupe Alcalá Padilla
Revisores externos
Marcus Maurer
Mario Sánchez-Borges
Antecedentes: la urticaria es una enfermedad que padece una quinta parte de la población en algún momento de su vida. Las guías internacionales recientes han propuesto unos cambios de fondo en su diagnóstico y tratamiento, por lo que había la necesidad de crear una guía nacional y multidisciplinaria, con base amplia en los gremios de especialistas y médicos de primer contacto en México.
Material y método: un grupo interdisciplinario de expertos clínicos y algunos expertos en metodología determinó los objetivos y alcances de la Guía de Práctica Clínica Basada en Evidencia con el instrumento SCOPE. Se decidió llevar a cabo la adaptación y transculturización de guías internacionales para el diagnóstico y tratamiento de urticaria. Con el instrumento AGREE-II se seleccionaron las tres guías de alta calidad, como guías base (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007) para formular y contestar las preguntas clínicas clave, en el contexto cultural y económico mexicano, según el método de desarrollo de recomendaciones GRADE.
Resultado: mediante un proceso formal de discusión y votación durante varias juntas de expertos, se terminó la redacción de la forma final de la guía, con especial cuidado de lograr un ajuste a las realidades, valores y preferencias de los pacientes de México. Se hace hincapié en la administración de antihistamínicos vía oral de segunda generación, como tratamiento de primera elección.
Conclusión: este documento es una Guía de Práctica Clínica Basada en Evidencia para el diagnóstico y tratamiento de urticaria aguda y crónica, basada en tres guías internacionales de alta calidad. Se desarrolló por un grupo multidisciplinario. Los cuadros y algoritmos hacen a la guía amigable para su uso por médicos de primer contacto y por especialistas.
Palabras clave: urticaria, urticaria crónica, angioedema, ronchas, habones, guía de práctica clínica, antihistamínico, corticoesteroide, ciclosporina, omalizumab
Profesionales de la salud
Médicos generales, pediatras, alergólogos, alergólogos pediatras, dermatólogos, dermatólogos pediatras y cualquier otro profesional de la salud que trate pacientes con urticaria aguda o crónica.
Clasificación de la enfermedad
CIE-10: L50
Categoría de GPC
Segundo y tercer nivel de atención.
Usuarios potenciales
Esta guía va dirigida a médicos generales, pediatras, alergólogos, alergólogos pediatras, dermatólogos, dermatólogos pediatras y cualquier otro profesional de la salud que trate pacientes con urticaria aguda o crónica.
Tipo de organización desarrolladora
Colegio Mexicano de Inmunología Clínica y Alergia (CMICA) con participación de: la Academia Mexicana de Dermatología (AMD), la Sociedad Mexicana de Dermatología (SMD), el Colegio Mexicano de Pediatras Especializados en Inmunología Clínica y Alergia (COMPEDIA), la Confederación Nacional de Pediatría de México (CONAPEME), la Sociedad Mexicana de Pediatría (SMP) y la Asociación Nacional de Médicos Generales y Médicos Familiares (ANMG-MF).
Población blanco
Población en general y pacientes con diagnóstico de urticaria (ronchas-habones, angioedema o ambos).
Fuente de financiamiento o patrocinador
Organizaciones registradas como “interesadas directas” y que hayan aceptado participar de acuerdo con las políticas de colaboración correspondientes, a saber Pfizer, Novartis, Sanofi y UCB con aportación mayor y MSD, TEVA y Carnot con aportación menor.
Intervenciones y actividades consideradas
Diagnóstico, prevención terciaria y tratamiento médico.
Efecto esperado en la salud
Mejoría en la calidad de vida de los pacientes con urticaria –que consiste en ronchas-habones con o sin angioedema– y reducción del costo del diagnóstico y del tratamiento de la enfermedad.
Metodología
Un grupo interdisciplinario de expertos clínicos en colaboración con expertos clínicos y metodológicos primero determinó los objetivos y alcances de la Guía de Práctica Clínica Basada en Evidencia con el instrumento SCOPE. Se decidió llevar a cabo la adaptación y transculturización de guías de alta calidad disponibles en otros países. Con el instrumento AGREE-II que valora la calidad de estas guías internacionales existentes para el diagnóstico y tratamiento de urticaria se seleccionaron tres guías base. Con fundamento en el contenido de las guías base y de acuerdo con los alcances de la misma desarrollaron una lista de preguntas clínicas relevantes. Con las guías base se buscó la evidencia existente para contestar a las preguntas, en el contexto cultural y económico mexicano, según el método de desarrollo de recomendaciones GRADE. Mediante un proceso formal de discusión y votación durante varias juntas de expertos, se terminó la redacción de la forma final de la guía, con especial cuidado de lograr un ajuste a las realidades, valores y preferencias de los pacientes de México.
Método de validación y adecuación
Metodología AGREE-II para la Evaluación de Calidad y Metodología ADAPTE para la transculturización de Guías de Práctica Clínica a nuestro medio.
Desarrollo del documento de alcances de la GPC (SCOPE).
Búsqueda de bibliografía de todas las guías para diagnóstico y tratamiento de urticaria. Evaluación de calidad y adaptabilidad de estas guías internacionales existentes (AGREE-II). Selección de las mejores, según calificación AGREE-II.
Elaboración de preguntas clínicas
Elaboración de la formulación exacta de cada recomendación para asegurar su consistencia, aplicabilidad y vigencia, considerando las realidades, valores y preferencias de nuestros pacientes.
En los casos que no hubiera una recomendación en las Guías Base de Urticaria para alguna de las preguntas efectuadas se siguió el método de revisión de la bibliografía y consenso de expertos.
Métodos usados para colectar y seleccionar evidencia
Número de fuentes documentales revisadas: 26 guías
Método de validación
Validación del protocolo de búsqueda: búsqueda exhaustiva de la bibliografía por los cinco miembros del grupo base.
Método de validación de la GPC: validación por pares clínicos. Validación interna: Grupo de Desarrollo de la GPC
Revisión institucional: representantes clínicos asignados por las asociaciones médicas que participaron
Validación externa: representantes clínicos asignados por las asociaciones médicas que participaron.
Verificación final: Grupo de Desarrollo de la GPC
Conflicto de interés
D.L.L. recibe honorarios de portavoz: MSD, Astra-Zeneca, GSK, Pfizer, Novartis, MEDA; Regalo: Novartis, UCB, MSD, Pfizer, Senosiain; es parte del consejo consultivo de: Pfizer, Novartis, Hollister-stier, MEDA, Chiesi. Intereses organizacionales: AAAAI (vigente): Presidente IRSOC; miembro de la AMPC; miembro de PDT; ACAAI (vigente): miembro el comité de inmunoterapia; ARIA (vigente): Coordinador de ARIA Mexico; CMICA (vigente): Presidente del Comité de Inmunoterapia; EAACI (vigente): miembro de la Fuerza de Tareas en el Reporte de Episodios Adversos; WAO (Ongoing): miembro del Comité Especial en Inmunoterapia; CMICA (vigente): Miembro del Consejo de Directores 2014-2015. El resto de los miembros del GDG que no aparecen listados declararon no tener ningún conflicto de interés.
Registro y actualización
Vigencia de la guía: 5 años (2019)
Capítulo 1. Fisiopatogenia y clasificación
Capítulo 2. Diagnóstico de urticaria aguda en niños y adultos
Capítulo 3. Diagnóstico de urticaria crónica
Sí. Recomendamos que
Sí. Sugerimos que
No. Recomendamos que
No. Sugerimos que
Capítulo 4. Medicamentos para el tratamiento de la urticaria
Capítulo 5. Tratamiento de la urticaria aguda
Sí. Recomendamos que
Sí. Sugerimos que
No. Recomendamos que
Capítulo 6. Tratamiento del paciente con urticaria crónica
Sí. Recomendamos que
Sí. Sugerimos que
No. Recomendamos que
No. Sugerimos que
Capítulo 1. Fisiopatogenia y clasificación
1.1 ¿Cuál es la célula que se considera la responsable principal de las lesiones en la urticaria?
1.2 ¿Cuáles son los principales mediadores químicos responsables de la urticaria?
1.3 ¿Cuáles son los cambios histológicos en las ronchas en la urticaria?
1.4 ¿Cuáles son los cambios histológicos en el angioedema?
1.5 ¿Cuál es la topografía más frecuente del angioedema?
1.6 ¿Existen cambios inflamatorios en la urticaria?
1.7 Mencione los desencadenantes de la degranulación de las células cebadas:
1.8 ¿Los cambios emocionales juegan un papel importante en la urticaria crónica?
1.9 ¿Es frecuente que la urticaria crónica sea causada por una alergia mediada por IgE hacia alimentos?
1.10 ¿Los seudoalergenos en la dieta deben considerarse desencadenantes de urticaria crónica?
1.11 ¿La existencia de anticuerpos IgG anti-IgE o anticuerpos IgG anti-FceRIa (FceRIa: subunidad a del receptor de alta afinidad para la IgE) debe considerarse causante de autoinmunidad en la urticaria crónica espontánea?
1.12 ¿El bloqueo de anticuerpos IgE puede disminuir la activación de células en urticaria crónica inducible (por frío, calor, radiación solar, colinérgica, presión, vibración)?
1.13 ¿La existencia de anticuerpos antitiroideos debe considerarse causa de urticaria crónica autoinmunitaria?
1.14 ¿La activación de basófilos debe considerarse causa de urticaria?
1.15 ¿Se debe clasificar a la urticaria con base en el tiempo de duración?
1.16 ¿Se debe clasificar a la urticaria además, con base en los factores que la desencadenan?
1.17 ¿Pueden coexistir dos o más subtipos de urticaria en el mismo paciente?
1.18 ¿Deben separarse en la clasificación a las urticarias “químicas” (acuagénica, colinérgica y por contacto) del grupo de las urticarias físicas?
1.19 ¿La mastocitosis cutánea maculopapular (anteriormente conocida como urticaria pigmentosa), la vasculitis urticariana, los síndromes autoinflamatorios y el angioedema hereditario deben considerarse formas de urticaria crónica?
Capítulo 2. Diagnóstico de la urticaria aguda en niños y adultos
2.1 ¿Se considera urticaria aguda con o sin angioedema a los eventos con duración de menos de seis semanas?
2.2 ¿La historia clínica detallada y el examen físico del paciente son suficientes para hacer el diagnóstico de urticaria aguda con o sin angioedema?
2.3 ¿La urticaria aguda con o sin angioedema intermitente, pero repetitiva debe considerarse entre las urticaria crónica?
2.4 ¿Son necesarios los estudios de laboratorio rutinarios para hacer el diagnóstico de urticaria aguda espontánea?
2.5 ¿La causa más frecuente de urticaria aguda espontánea en niños son las infecciones?
2.6 ¿La urticaria aguda es más común que la urticaria crónica en niños y en adultos?
2.7 ¿La urticaria aguda es más frecuente en niños que en adultos?
2.8 ¿La urticaria aguda puede evolucionar a urticaria crónica?
Capítulo 3. Diagnóstico de la urticaria crónica
3.1 ¿El diagnóstico se base sobre todo en la historia clínica?
3.2 Para diagnosticar el desencadenante de la urticaria crónica inducible: ¿es recomendable usar estudios específicos de provocación con factores físicos (p.ej. prueba de cubo hielo, de dermografismo, de presión retardada, de luz ultravioleta, de ejercicio)?
3.3 Para el diagnóstico causal de la urticaria crónica inducible: ¿es recomendable usar estudios de laboratorio o pruebas cutáneas para determinar una alergia IgE mediada u otra enfermedad?
3.4 ¿Es útil determinar el umbral del estímulo desencadenante en las urticarias físicas y en la urticaria colinérgica?
3.5 Al sospechar urticaria por contacto: ¿Es útil hacer pruebas cutáneas por punción con el alergeno sospechoso para detectar hipersensibilidad inmediata?
3.6 Para la primera fase del diagnóstico de la urticaria crónica espontánea: ¿se solicitan rutinariamente estudios básicos de escrutinio?
3.7 En búsqueda del diagnóstico causal o de factores desencadenantes de la urticaria crónica espontánea: ¿es recomendable solicitar estudios extensos de laboratorio y gabinete?
3.8 En búsqueda del diagnóstico causal de la urticaria crónica espontánea: ¿es recomendable solicitar pruebas serológicas con IgG específica contra alimentos?
3.9 Si la urticaria crónica espontánea se manifiesta únicamente con angioedema en un paciente que recibe inhibidores de la enzima convertidora de angiotensina (iECA) o antiinflamatorios no esteroideos (AINEs) ¿es válido hacer una prueba terapéutica suspendiendo el medicamento durante varios meses?
3.10 Si la urticaria crónica espontánea se manifiesta únicamente con angioedema sin ingestión de medicamentos desencadenantes: ¿es obligatorio realizar estudios de laboratorio para descartar angioedema hereditario?
3.11 ¿Existen aspectos específicos que se exploran para encontrar una causa o factor desencadenante de la urticaria espontánea?
3.12 ¿Existen datos clínicos que orientan hacia la solicitud de ciertos estudios de extensión específicos?
3.13 Para el diagnóstico causal de la urticaria crónica espontánea: ¿es recomendable hacer la prueba de suero autólogo?
3.14 En pacientes en los que no se ha podido encontrar la causa específica de la urticaria crónica espontánea: Es útil solicitar anticuerpos antitiroideos y función tiroidea?
3.15 En pacientes en los que no se ha podido encontrar la causa específica de la urticaria crónica espontánea: ¿Es útil solicitar anticuerpos anti-IgE y anti-receptor IgE (anti-FceRIa)?
3.16 ¿Es recomendable hacer una biopsia de piel en pacientes con lesiones que sugieran urticaria?
3.17 ¿Existe un instrumento que se usa de preferencia para medir la actividad-gravedad de la enfermedad en pacientes con urticaria al momento de la primera consulta?
3.18 ¿Existe un instrumento que se usa de preferencia para medir la actividad-gravedad de la enfermedad en pacientes con urticaria en tratamiento en consultas subsecuentes?
Capítulo 4. Medicamentos para el tratamiento de la urticaria (sin preguntas clave)
Capítulo 5. Tratamiento de la urticaria aguda
5.1 ¿Es importante evitar el agente causal en la urticaria aguda?
5.2 En urticaria aguda: ¿qué datos hacen sospechar una relación entre la ingestión de cierto alimento y la aparición de la urticaria?
5.3 ¿Debe prescribirse un antihistamínico H1 oral para el tratamiento de la urticaria aguda?
5.4 En cuanto a los antihistamínicos H1 orales para el tratamiento de la urticaria aguda: ¿Deben prescribirse de primera generación (sedantes) o de segunda generación?
5.5 En cuanto a los antihistamínicos H1 orales para el tratamiento de la urticaria aguda y pacientes que no mejoran con dosis recomendadas o pacientes que tienen síntomas moderados-graves: ¿puede duplicar o incluso cuadruplicarse la dosis?
5.6 Los corticoesteroides tópicos: ¿son útiles para suprimir la aparición de síntomas de urticaria aguda?
5.7 Para el tratamiento de la urticaria y angioedema agudos: ¿deben administrarse corticoesteroides orales en pacientes que no responden a otros tratamientos?
5.8 Para el tratamiento de la urticaria aguda en mujeres embarazadas: ¿Qué antihistamínicos H1 orales serán los más seguros?
5.9 Para el tratamiento de la urticaria aguda en mujeres en periodo de lactancia: ¿Qué anti-histamínicos H1 orales serán los más seguros?
Capítulo 6. Tratamiento del paciente con urticaria crónica
6.1 Para el tratamiento de la urticaria crónica en pacientes pediátricos y adultos: ¿la primera opción es un antihistamínico H1 oral?
6.2 Para el tratamiento de la urticaria crónica en pacientes pediátricos y adultos: ¿se recomienda seguir administrando antihistamínicos H1 orales de primera generación?
6.3 La mala respuesta a los antihistamínicos H1 orales: ¿requiere aumentar la dosis de los mismos dos a cuatro veces?
6.4 Una vez que se logra controlar el paciente con urticaria crónica con la administración diaria de un antihistamínico H1 de segunda generación: ¿Es recomendable indicar la administración del antihistamínico por razón necesaria?
6.5 En pacientes con urticaria que padecen insomnio por prurito nocturno: ¿se prescribe un antihistamínico H1 oral de primera generación?
6.6 En la urticaria crónica como manejo de primera línea: ¿está justificada la administración de esteroides sistémicos de mantenimiento?
6.7 En pacientes con urticaria crónica resistente al control con antihistamínicos aún a dosis mayores: ¿es útil agregar antileucotrienos al tratamiento de mantenimiento?
6.8 ¿Son útiles los inhibidores de la calcineurina (ciclosporina A) de manera sistémica en la urticaria crónica resistente?
6.9 ¿Se recomienda la administración de anticuerpos monoclonales anti-IgE en pacientes con urticaria crónica resistente?
6.10 ¿Son útiles los inmunosupresores, como la sulfasalazina, dapsona, mofetil micofenolato, metotrexate, etc., en pacientes con urticaria crónica resistente?
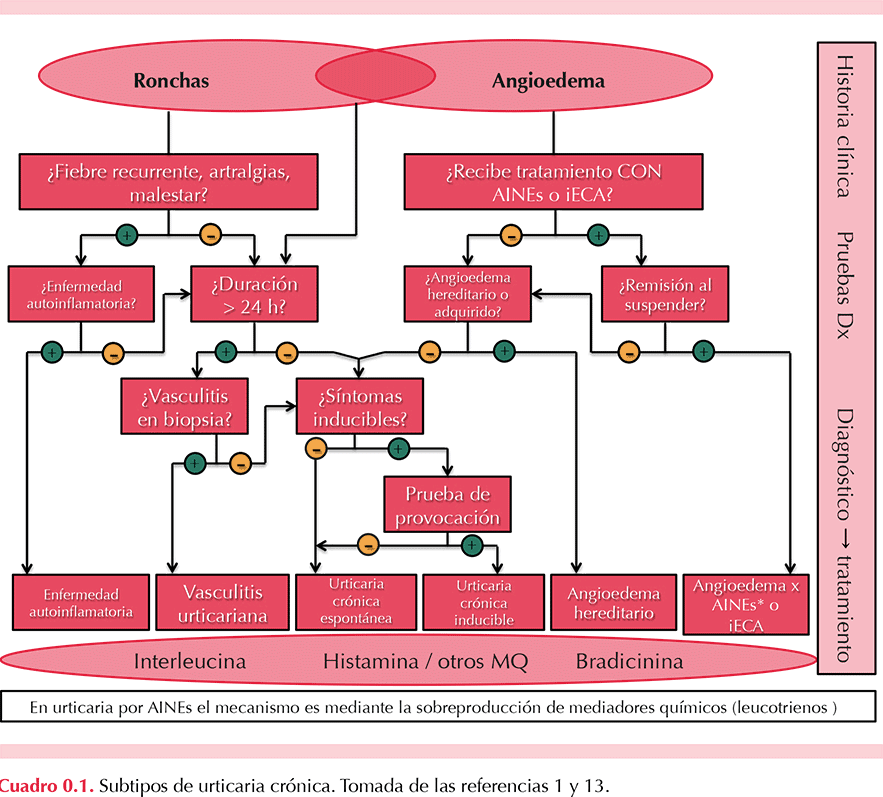
La urticaria es una enfermedad ewn la que el paciente manifiesta ronchas o habones (ronchas de gran tamaño), angioedema o ambos. Las ronchas pueden tener múltiples formas y variar en tamaño desde unos 2 a 3 mm hasta 10 centímetros o más (habones). Figura 0.1

Aproximadamente 50% de los casos muestra ambas manifestaciones, 40% manifiesta sólo ronchas y 10% sólo angioedema.1,2 En estos últimos, el diagnóstico diferencial con angioedema hereditario es muy importante.
La urticaria es una enfermedad relativamente frecuente. Un estudio alemán mostró que aproximadamente 10% de la población la padecerá en algún momento durante su vida y en este estudio la forma crónica de este padecimiento tenía una prevalencia anual estimada de alrededor de 1.8%;3 estos números son similares a los ya reportados como estimados en todo el mundo.4 En los adultos se observa mayor prevalencia entre las mujeres. La cifras de reportes en niños británicos varían entre 4.5 y 15% para urticaria aguda y 0.1-0.3% para urticaria crónica.5 Un estudio efectuado en Taiwán mostró que 13% de los niños con urticaria tenía la forma crónica.6 La hospitalización por urticaria fue casi tres veces más frecuente en niños de 0 a 4 años de edad que en otros grupos etarios.6
Sackesen y su grupo describieron las características de la urticaria en niños atendidos en un hospital de tercer nivel en Ankara, Turquía. Dos terceras partes tenían urticaria aguda. En este grupo, la causa más frecuente fue infecciosa (49%: infección de vías urinarias, Chlamydia pneumoniae, Helicobacter pylori), seguida por medicamentos (5.4%) y alimentos (2.7%). De los niños con urticaria crónica, poco más de la mitad tenía urticaria física.7
Khakoo y colaboradores estudiaron las características de niños con urticaria física que acudieron a un hospital de alta especialidad en Londres. En todos los niños la urticaria física fue crónica. El dermografismo, la urticaria colinérgica y una mezcla de varios subtipos fueron los más frecuentes. La urticaria física generalmente tiene un curso prolongado con alivio en cinco años en sólo una tercera parte de los casos. En 20 de 53 niños la urticaria se curó, en promedio, después de 30 meses. Los dos factores de riesgo que los investigadores pudieron determinar para la falta de alivio de la urticaria física en este grupo de niños fueron episodios de urticaria más frecuentes y padecer otras enfermedades alérgicas.5
Justificación
Debido a los avances en todo el mundo de nuevos conceptos en el diagnóstico y en el tratamiento de la urticaria, se ha incrementado la necesidad de diseñar una guía nacional mexicana para la práctica clínica que ayude a su diagnóstico correcto y el tratamiento adecuado. Recientemente se desarrollaron nuevas guías de urticaria en varios países y regiones del mundo. La última guía mexicana de urticaria data del decenio pasado.8
Objetivo
El objetivo de este documento es establecer recomendaciones y sugerencias para los aspectos básicos de la práctica clínica en el diagnóstico y el tratamiento de la urticaria (habones, ronchas, angioedema) aguda y crónica en niños y en adultos. Las recomendaciones y sugerencias de estos lineamientos tienen su fundamento en la medicina basada en evidencia y la opinión de médicos mexicanos, expertos en alergología y dermatología. Para tal fin, el grupo base del desarrollo de la Guía Mexicana de Urticaria siguió los pasos establecidos por la comunidad internacional para la transculturización de guías preexistentes internacionales. Se eligieron tres guías internacionales como base para el desarrollo de esta Guía, fundado en su alta calidad y adaptabilidad a nuestro entorno mexicano, tal como se evaluó con la herramienta AGREE-II. Dos de las tres guías, que forman la base de este documento, usaron el sistema GRADE (por sus siglas en inglés de Grading of Recommendations Assessment, Development and Evaluation).
La implementación de esta guía contribuirá a disminuir la variabilidad de la práctica clínica en el diagnóstico y el tratamiento de la urticaria, para acercarla más a los lineamientos que rigen en todo el mundo en este momento. Con ello se busca reducir el costo del diagnóstico del paciente con urticaria al solicitar estudios de laboratorio y gabinete únicamente a los pacientes con datos clínicos sospechosos de enfermedad subyacente. En esta guía damos un algoritmo de diagnóstico y tratamiento con el que buscamos facilitar el trabajo clínico del médico tratante,
Al seguir el algoritmo de tratamiento, además se busca aumentar la eficacia del tratamiento y reducir sus efectos colaterales, mejorando así la eficiencia y efectividad de la atención médica. Esto puede resultar en indicadores de resultado, como la disminución de la morbilidad y la mejoría de la calidad de vida de pacientes con urticaria, y en indicadores de proceso, como la disminución de costos de diagnóstico e ingresos hospitalarios y atención en urgencias por urticaria o angioedema.
Definición
Urticaria es una enfermedad con lesiones en la piel calificadas como ronchas, habones (ronchas grandes), angioedema o los tres. Con ello el término actual de ‘urticaria’ se relaciona con un concepto más amplio que este término en el pasado, actualmente no sólo se refiere a la lesión roncha, sino a toda la patología de ronchas y angioedema,9 debido a que la fisiopatogenia de todo este panorama de lesiones es la misma: la liberación excesiva de histamina (Cuadro 0.1). Al mismo tiempo, no todas las ronchas son urticaria, ni todas las lesiones de angioedema son urticaria, sino sólo las relacionadas con sobreproducción de histamina. Las lesiones pueden manifestarse durante un tiempo corto o largo. La urticaria se divide en espontánea e inducible. A su vez, la urticaria espontánea se divide en aguda (menos de seis semanas) y crónica (más de seis semanas). Antes se solía referir a la urticaria crónica espontánea como urticaria crónica idiopática; sin embargo, en casi la mitad de los casos se pudo documentar la autorreactividad como causa de la urticaria, por lo que el término idiopática era incorrecto. Este documento es una guía multidisciplinaria que fue desarrollada por expertos en dermatología y alergia y el documento final fue sometido a un último ajuste en cooperación con médicos de primer contacto. Dará lineamientos para la clasificación, el diagnóstico y el tratamiento de la urticaria en México.
Las primeras guías de atención clínica se basaban primordialmente en la owpinión de un grupo de expertos y la revisión aleatoria de la bibliografía. Así, se establecieron los primeros lineamientos para el diagnóstico y el tratamiento de la urticaria en México en 2006 por Pedroza y colaboradores.8 Desde finales del siglo pasado las recomendaciones establecidas en las guías internacionales se empezaron a desarrollar con el principio de medicina basada en evidencia, con un sistema estricto de revisión de la bibliografía y asignación de letras A-D, descrito por Shekelle y su grupo.10 En este método, la calidad de la evidencia científica determina de manera directa la fuerza de la recomendación. Probablemente, el mayor inconveniente de la medicina basada en evidencia radica en la ausencia de una metodología que involucra seguridad, costo del tratamiento, factores relacionados con el paciente, preferencias y creencias culturales.
En 2004, un grupo de trabajo formuló la primera propuesta para evaluar el tratamiento de pacientes según un nuevo sistema: GRADE. En el enfoque GRADE se regresa a dar cierto lugar a la opinión y el criterio del experto para la interpretación de los datos científicos en un marco cultural y económico más amplio.11 Primero se evalúa la calidad de la evidencia científica con un sistema transparente y bien estructurado que evolucionó a partir de los sistemas previos y aún guarda algunos de sus elementos.12 En un segundo paso, se toman en cuenta otros factores para finalmente emitir una recomendación. Desde 2004, el sistema GRADE evolucionó a ser el más utilizado en todo el mundo para formular las recomendaciones de tratamiento. Las guías de urticaria más recientes usan (parcialmente) el sistema GRADE.1,13
En muchas áreas médicas existen múltiples guías para diagnóstico y el tratamiento de cierta enfermedad y en estos casos puede aprovecharse una o más de las guías existentes como base para hacer una guía adaptada, para no rehacer todo el proceso de búsqueda y análisis de bibliografía ya realizado por los autores de las guías existentes. Este método se utiliza con mayor frecuencia últimamente, a tal grado que órganos internacionales diseñaron lineamientos para evaluar la calidad y la adaptabilidad de guías preexistentes. AGREE es el método preferido para este fin.14
Se realizó una búsqueda en Pubmed con los términos de búsqueda ‘urticaria’ OR ‘angioedema’ AND ‘human’ AND ‘review’ y fecha de publicación desde el 1 de enero de 2004 a la fecha, lo que resultó en 26 manuscritos. Los cinco miembros del equipo base analizaron las respuestas y eligieron las publicaciones más completas que daban lineamientos para el diagnóstico o tratamiento de la urticaria. En caso de que hubiera varias versiones de actualización de una guía, se eligió únicamente la versión más reciente. Siete artículos cumplieron este criterio.1,2,13,15-18 Cada uno de estos siete artículos se sometió a una evaluación profunda por al menos dos de los cinco expertos (DLL, MMA, JAOM, MIRG, AB), con la versión más actual de la herramienta AGREE: AGREE-II. Hubo buena concordancia entre las evaluaciones AGREE-II por guía. Las tres guías con mejor puntuación se eligieron como guías base para esta Guía Mexicana para el Diagnóstico y el Tratamiento de la Urticaria 2014.
Con fundamento en las guías base, se formularon preguntas clínicas clave acerca de la fisiopatogenia, la clasificación, el diagnóstico y el tratamiento de la urticaria y se contestaron estas preguntas en función de la evidencia encontrada en las guías base, la seguridad de la recomendación, su costo y la preferencia del paciente según la opinión de los expertos mexicanos (para tratamiento consulte los capítulos 5 y 6).
El documento borrador así desarrollado se sometió al escrutinio y la votación de los conceptos clave en una primera reunión cara-cara con el grupo de desarrollo de la guía, consistiendo en expertos en alergología, alergología pediátrica y dermatología, asignados por los presidentes de los cuatro gremios de las especialidades con conocimiento profundo de urticaria: el Colegio Mexicano de Inmunología Clínica y Alergia (CMICA), el Colegio Mexicano de Pediatras Especialistas en Inmunología Clínica y Alergia (COMPEDIA), la Academia Mexicana de Dermatología (AMD) y la Sociedad Mexicana de Dermatología (SMD). Los últimos detalles del documento se ajustaron en una segunda reunión, a la que asistieron miembros del grupo amplio del desarrollo de la guía al que pertenecen no sólo los expertos mencionados, sino también representantes de los gremios de los servicios de salud del primer nivel: la Confederación Nacional de Pediatría de México (CONAPEME), la Sociedad Mexicana de Pediatría (SMP) y la Asociación Nacional de Médicos Generales y Médicos Familiares (ANMG-MF). Finalmente, también participaron dos representantes de la Academia Nacional de la Medicina.
La información obtenida con la revisión de las tres guías base se sintetizó en un algoritmo para el diagnóstico y el tratamiento de la urticaria (Figura 0.2), que refiere a tablas en las que se elaboran los conceptos con más detalle. Las respuestas a las preguntas clave se organizaron en capítulos. Una hoja en la que se integró la mayor parte de las recomendaciones se encuentra en el Anexo 1 y puede servir como apoyo para desarrollar la historia clínica de un paciente con urticaria (habones-ronchas y angioedema).




También para evaluar la actividad del angioedema y la calidad de vida existen instrumentos validados. Para el puntaje del angioedema las preguntas incluidas están en Cuadro 0.3B2. El instrumento completo se encuentra en inglés en el Anexo 2 y la versión con traducción validada al español (México) estará disponible en la página web: www.moxie-gmbh.de, bajo la pestaña de Moxie Shop.

Existen dos cuestionarios de calidad de vida, uno para pacientes con urticaria y otro para pacientes con angioedema. En el Anexo 3 encuentran la versión española del cuestionario de calidad de vida en urticaria. El original se desarrolló en italiano, la versión española fue validada por Valero y su grupo.19 El cuestionario de calidad de vida en angioedema estará disponible en una traducción validada al español (México) en la página web mencionada: www.moxie-gmbh. de, bajo la pestaña de Moxie Shop.
Una vez que se inicia el tratamiento de la urticaria según los algoritmos de los capítulos 5 y 6, se dará seguimiento al control del paciente días a semanas después, según el caso. El cuestionario para el control de la urticaria (por sus siglas en inglés UCT, Cuadro 0.4) es una herramienta útil para documentar la evolución de una manera más objetiva y dará la pauta para el aumento o reducción de la medicación prescrita. Un puntaje total de 12 o más puntos corresponde a urticaria sin buen control.20 Este instrumento estará disponible en una traducción validada al español (México) en la misma página web mencionada: www.moxie-gmbh.de, bajo la pestaña de Moxie Shop.

JoséAntonio Ortega-Martell
La urticaria puede ser desencadenada por múltiples factores, entre los que pueden participar mecanismos inmunológicos, mediados o no por anticuerpos IgE, así como mecanismos no inmunológicos por activación directa de diferentes células. Se describen múltiples mediadores químicos, preformados y de síntesis nueva, anafilotoxinas del complemento, citocinas, moléculas de adhesión, hormonas y neuropéptidos que pueden participar en diferente medida en la fisiopatología según el factor desencadenante. Los cambios histológicos y el sitio de aparición de las lesiones, así como la ausencia de necrosis en el infiltrado inflamatorio, pueden ayudar a entender las diferentes manifestaciones que ocurren en la urticaria (ronchas y angioedema) y el diagnóstico diferencial con otras enfermedades. Entre los múltiples desencadenantes que se describen, frecuentemente se implican las reacciones a alimentos, los cambios emocionales, los trastornos hormonales y los procesos autoinmunitarios, en especial en los casos de urticaria crónica. A pesar de que el mecanismo inmunológico mediado por IgE es el más frecuente y el más fácil de relacionar con la activación de las células cebadas, existen otros mecanismos y otros anticuerpos capaces de lograr estos mismos efectos. Se siguen buscando biomarcadores que puedan orientar al clínico acerca de la evolución de la urticaria y como seguimiento para ayudar a hacer modificaciones en el tratamiento.
Para clasificar a la urticaria se tomaron en cuenta diferentes aspectos que ayudan a definir los factores desencadenantes y los cambios útiles en el tratamiento. En esta sección abordaremos por medio de varias preguntas clave los conceptos actuales acerca de la fisiopatogenia y la clasificación de la urticaria.
Fisiopatogenia de la urticaria: preguntas clave
1.1. ¿Cuál es la célula que se considera la responsable principal de las lesiones en la urticaria?
La célula cebada, conocida también como mastocito, es la célula principal en la fisiopatogenia de la urticaria aguda y crónica, espontánea o inducible y también en el angioedema (Zuberbier 2014).
1.2. ¿Cuáles son los principales mediadores químicos responsables de la urticaria?
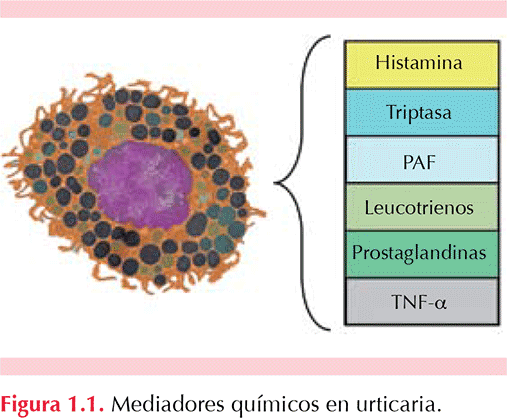
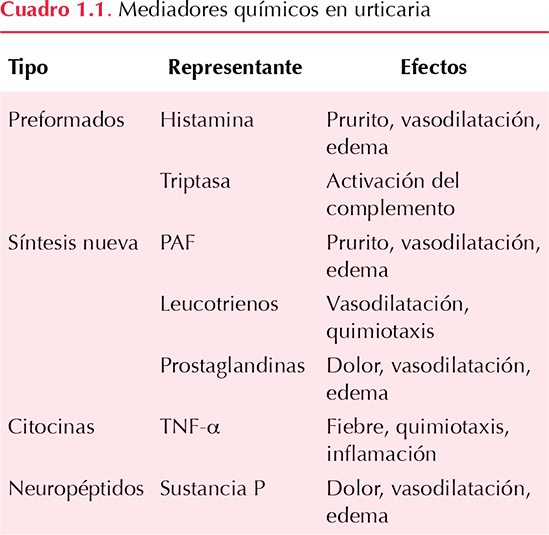
La histamina y otras moléculas, como el factor activador plaquetario (PAF), son los principales mediadores químicos relacionados con la estimulación de las terminaciones nerviosas, la vasodilatación, la extravasación de plasma y la atracción de células. Pueden también participar otros mediadores preformados como la triptasa y los de síntesis nueva como los leucotrienos y las prostaglandinas, así como citocinas, anafilotoxinas del complemento (C5a), moléculas de adhesión y neuropéptidos. (Zuberbier 2014). Figura 1.1 y Cuadro 1.1
1.3. ¿Cuáles son los cambios histológicos en las ronchas en la urticaria?
Edema de las capas superficiales e intermedias de la dermis con dilatación de las vénulas poscapilares y de los vasos linfáticos de la dermis superficial (Zuberbier 2014).
1.4. ¿Cuáles son los cambios histológicos en el angioedema?
Edema de las capas profundas de la dermis y del tejido subcutáneo, con dilatación de vénulas poscapilares y de los vasos linfáticos de la dermis profunda (Zuberbier 2014).
1.5. ¿Cuál es la topografía más frecuente del angioedema?
La cara (los párpados y los labios), las manos, los pies, el escroto y las mucosas (oral, genital). (Zuberbier 2014).
1.6. ¿Existen cambios inflamatorios en la urticaria?
Sí. Se han descrito cambios inflamatorios en la urticaria aguda y en la crónica.
Anotación: En la urticaria aguda es evidente el edema y el infiltrado con células mononucleares. En la urticaria crónica también existe edema pero es más notorio el infiltrado inflamatorio por diferentes tipos de células. Estos cambios inflamatorios, dados por los mediadores químicos y citocinas son más notorios en la piel afectada en donde se encuentra aumento de células cebadas y moléculas de adhesión en la membrana de las células endoteliales de los vasos cercanos, con un infiltrado perivascular inflamatorio mixto de intensidad variable en donde participan neutrófilos, eosinófilos, macrófagos y linfocitos T, pero sin necrosis de la pared vascular, lo que permite diferenciarlo del infiltrado inflamatorio que se encuentra en la vasculitis urticarial en donde sí existe necrosis de esta pared. (Zuberbier 2014, Powell 2007)
1.7. Mencione los desencadenantes de la de-granulación de las células cebadas
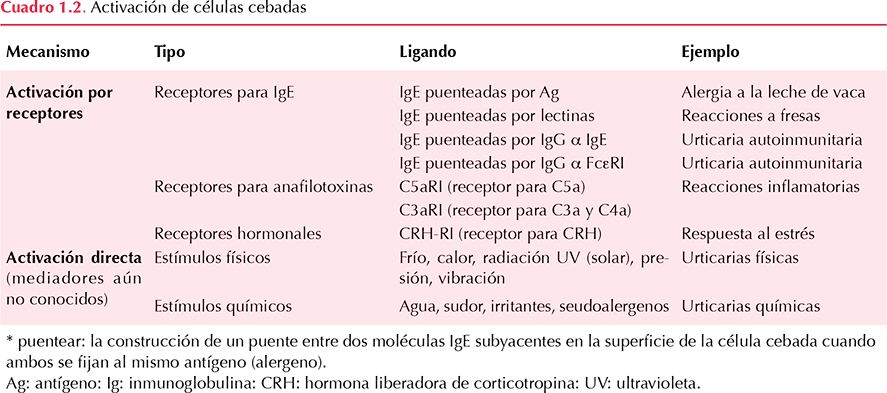
Los desencadenantes más conocidos de la degranulación son: activación mediante la formación de puentes entre diferentes receptores para IgE (puenteo), activación por receptores para anafilotoxinas o por receptores hormonales, o activación directa por medio de estímulos físicos o químicos, entre los que se incluyen sustancias hiperosmolares como los medios de contraste yodados. (Powell 2007, Sánchez-Borges 2012, Zuberbier 2014). Figura 1.2 y Cuadro 1.2
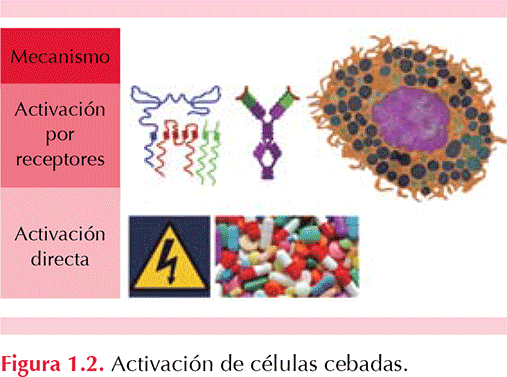
1.8 ¿Los cambios emocionales juegan un papel importante en la urticaria crónica?
Sí. Los cambios emocionales, como el estrés, pueden desencadenar o agravar la urticaria por medio de la hormona liberadora de corticotropina (CRH) y sus efectos al unirse a sus receptores CRH-R1 en las células cebadas. Los neuropéptidos, como la sustancia P, son liberados por el estrés y participan también en la fisiopatología (Powell 2007). A su vez, la urticaria también puede causar estrés. Es frecuente que la depresión y la ansiedad empeoren la calidad de vida de los pacientes con urticaria crónica. (Sánchez-Borges 2012). Cuadro 1.2
1.9. ¿Es frecuente que la urticaria crónica sea causada por una alergia mediada por IgE hacia alimentos?
No. La alergia mediada por IgE ocasiona síntomas y signos en los primeros 60 minutos de la exposición al alergeno, por lo que puede ser un mecanismo en la urticaria aguda, pero muy poco frecuente en la urticaria crónica. Las manifestaciones en la alergia mediada por IgE hacia un alimento generalmente se acompañan también de síntomas orofaríngeos, dolor abdominal, vómitos o sibilancias y no sólo de las manifestaciones dermatológicas de la urticaria. (Powell 2007)
1.10. ¿Se deben considerar los seudoalergenos en la dieta como desencadenantes de urticaria crónica?
Sí. Los seudoalergenos son sustancias contenidas en los alimentos, que pueden causar reacciones de hipersensibilidad similares a las ocasionadas por los alergenos, pero a través de un mecanismo no mediado por IgE. Los mecanismos para activar a las células cebadas son muy variados porque la lista de seudoalergenos incluye aditivos, colorantes, sustancias vasoactivas (histamina, tiramina), fenoles y compuestos aromáticos. La eliminación de estos seudoalergenos en la dieta puede ayudar a disminuir los síntomas incluso en 30% de pacientes con urticaria crónica espontánea, pero esta dieta debe recomendarse como alternativa sólo a pacientes que hayan sido resistentes al tratamiento y no como primera opción de tratamiento en cualquier paciente. (Sánchez-Borges 2012). Cuadro 1.3

1.11. ¿Se deben considerar los anticuerpos IgG anti-IgE o anticuerpos IgG anti-FceRIa (FceRIa: subunidad a del receptor de alta afinidad para la IgE) como causantes de autoinmunidad en la urticaria crónica espontánea?
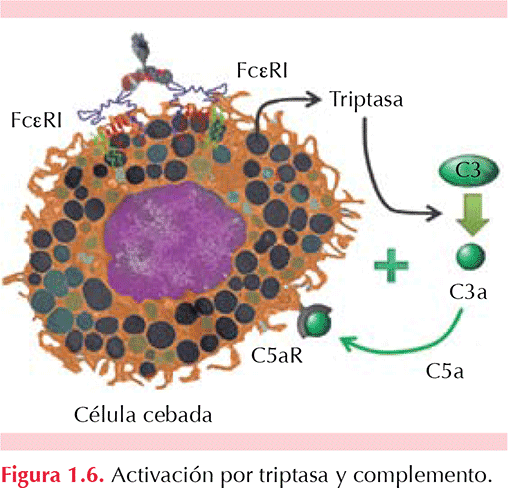
Sí. De 10 a 15% de los pacientes con urticaria crónica tienen anticuerpos IgG anti IgE funcionales circulantes; y de 30 a 40% de los pacientes tienen anticuerpos IgG anti-FceRIa funcionales circulantes. La activación de receptores para IgE en células cebadas por medio de estos autoanticuerpos puede facilitar la degranulación de estas células pero también la activación del complemento al formar anafilotoxinas (C5a) que puedan activar también a estas células mediante sus receptores específicos (C5aR). (Powell 2007, Sánchez-Borges 2012). Figura 1.3 a Figura 1.6
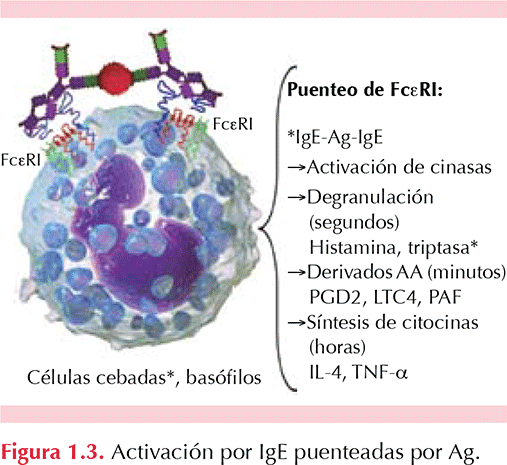
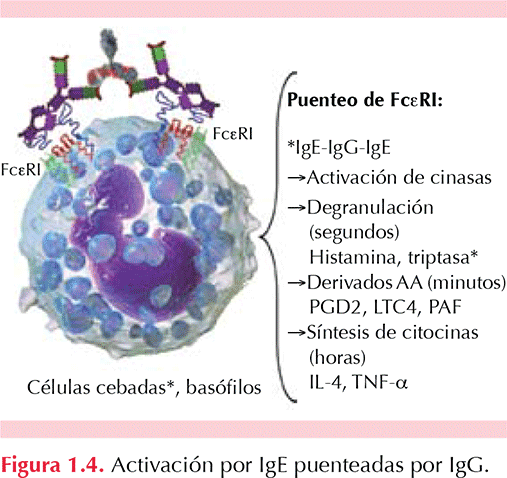
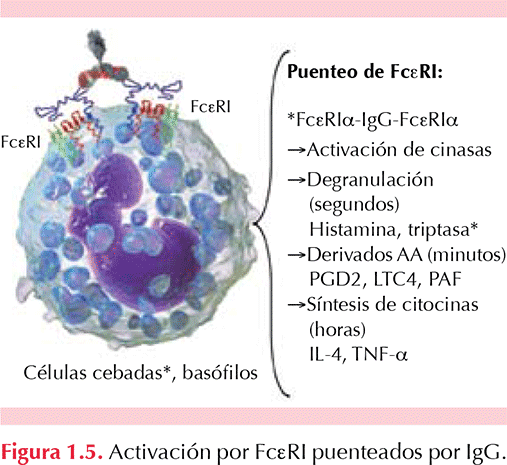
1.12. ¿El bloqueo de anticuerpos IgE puede disminuir la activación de células en urticaria crónica inducible (por frío, calor, radiación solar, colinérgica, presión, vibración)?
Sí. En los pacientes con urticaria crónica inducible se ha encontrado mayor grado de activación en sus células cebadas (debido al desequilibrio entre quinasas y fosfatasas membranales) que les permite también mayor facilidad de activarse a través de IgE monomérica hacia antígenos aún no bien definidos. El bloqueo de anticuerpos IgE ayuda a disminuir la concentración de receptores para IgE en las células cebadas y en los basófilos de los pacientes, disminuyendo así su activación (Sánchez-Borges 2012)
1.13. ¿Se deben considerar los anticuerpos antitiroideos una causa de urticaria crónica autoinmunitaria?
No. Aunque ocasionalmente pueden existir anticuerpos IgE funcionales antitiroideos (antiperoxidasa tiroidea, antiTPO por sus siglas en inglés) como expresión de “auto-alergia”, la mayor parte de los anticuerpos antitiroideos son IgG no funcionales y que sólo reflejan la predisposición y facilidad que tiene el paciente para producir autoanticuerpos hacia diferentes autoantígenos y únicamente orientan para investigar la existencia de IgG anti-FceRIa mediante la prueba de suero autólogo o con su medición directamente en suero, así como la activación de basófilos y liberación de histamina. Las hormonas tiroideas no son desencadenantes de la activación de las células cebadas (Sánchez-Borges 2012).
1.14. ¿Se debe considerar la activación de basófilos como una causa de urticaria?
No. Los basófilos no son los primeros en activarse en la urticaria pero al hacerlo pueden exacerbarla. Sin embargo, la basopenia sí se correlaciona con la actividad de la urticaria crónica espontánea y se han encontrado basófilos infiltrando las lesiones de la piel en los pacientes, lo que sugiere que la basopenia se debe a la migración de los basófilos hacia los tejidos y puede ser útil para el seguimiento de la evolución del cuadro clínico. (Sánchez-Borges
2012, Powell 2007)
1b. CLASIFICACIÓN DE URTICARIA: PREGUNTAS CLAVE
1.15. ¿Se debe clasificar a la urticaria con base en el tiempo de duración?
Sí. La urticaria aguda dura menos de seis semanas y la crónica tiene una duración de más de seis semanas. Esta división ayuda a distinguir mecanismos de acción potenciales y esquemas de tratamiento. (Sánchez-Borges 2012)
1.16. ¿Se debe clasificar a la urticaria además con base en los factores que la desencadenan?
Sí. El reconocimiento de los factores que desencadenen la urticaria (urticaria capaz de ser inducible) ayuda a evitar estos activadores y a mejorar la condición del paciente. La aparición de ronchas o angioedema sin un factor desencadenante externo evidente (urticaria espontánea) puede deberse a un mecanismo autoinmunitario incluso en 40% de los pacientes. (Zuberbier 2014)
1.17. ¿Pueden coexistir dos o más subtipos de urticaria en el mismo paciente?
Sí. Pueden coexistir dos o más subtipos diferentes de urticaria en forma aislada y en ocasiones deben existir dos factores desencadenantes simultáneamente para desencadenar la urticaria (ejemplo: ejercicio + calor). (Zuberbier 2014)
1.18. ¿Se deben separar en la clasificación a las urticarias “químicas” (acuagénica, colinérgica y por contacto) del grupo de las urticarias físicas?
Sí. Las urticarias pueden ser desencadenadas por mecanismos físicos, que incluyen: frío, calor, radiación solar, presión y vibración. Los mecanismos fisiopatogénicos de las urticarias desencadenadas por medios químicos (como la acuagénica, la colinérgica y la urticaria por contacto) son complejos y frecuentemente pueden ser mixtos. (Zuberbier 2014)
1.19. ¿La mastocitosis cutánea maculopapular (anteriormente conocida como urticaria pigmentosa), la vasculitis urticarial, los síndromes autoinflamatorios y el angioedema hereditario deben considerarse formas de urticaria crónica?
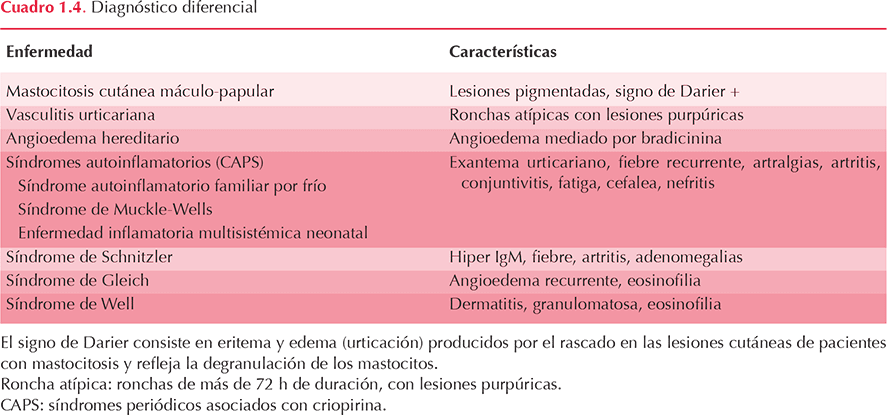
No. Cada uno de ellos tiene diferentes mecanismos fisiopatogénicos y también manifestaciones clínicas diferentes a los subtipos ya descritos de urticaria crónica (Zuberbier 2014). Cuadro 1.4.
Angélica Beirana-Palencia
La urticaria es un padecimiento frecuente en la población general. Una revisión de varios estudios epidemiológicos concluyó que se ha reportado una prevalencia muy variable, desde 0.3 hasta 11.3% en la población general, sin especificar si son urticarias agudas o crónicas.81 Consideramos que es un dato poco preciso, debido a que el intervalo es amplio. De 10 a 20% de la población ha padecido en algún momento urticaria aguda, es más frecuente en mujeres entre 35 y 60 años de edad.21
Un estudio reciente danés, observacional, de cohorte, efectuado en niños con seguimiento desde el nacimiento hasta los seis años de edad, reporta una prevalencia de urticaria de 5.4%.22 Este dato coincide con reportes de finales del decenio de 1990 de una prevalencia estimada en niños de 2.1 a 6.7%,17 sin diferenciar entre urticaria aguda o crónica. En España 7% de los pacientes menores de 14 años de un servicio de consulta externa de alergia tuvo urticaria, en 82% fue aguda.23 Específicamente en niños preescolares la urticaria aguda espontánea es más frecuente, debido a la alta prevalencia de infecciones virales y alergia alimentaria (leche, huevo y cacahuate) como causas de urticaria en este grupo etario.13,23 En esto se diferencian de niños mayores y adultos en los que la alergia alimentaria como causa de urticaria no es tan frecuente. La cifra más elevada de prevalencia de urticaria se ha documentado en niños preescolares atópicos: en el grupo placebo del estudio Eealy Prevention Asthma in Atopic Children 42% de los niños tuvo en algún momento urticaria durante los 18 meses de seguimiento.24
La urticaria y el angioedema se dividen por su tiempo de evolución en agudos y crónicos, cuando la duración de la enfermedad es de seis semanas o menos se considera urticaria aguda.1,2,13
Urticaria aguda
Los episodios de urticaria duran menos de seis semanas, como lesiones individuales que duran menos de 24 horas. Es más frecuente en niños y en asociación con atopia. Incluso una tercera parte de los pacientes con urticaria aguda pueden manifestar un segundo brote semanas después, pero muy pocos progresan a urticaria crónica o urticaria recurrente.1
En la mayoría de los casos la urticaria aguda es mediada por IgE, con degranulación de células cebadas y liberación de mediadores proinflamatorios (Figura 1.1 y Cuadro 1.1).
Según los reportes epidemiológicos en adultos, 50% de los casos de urticaria aguda son idiopáticos, 40% se deben a infecciones de las vías respiratorias superiores, 9% a medicamentos como los beta-lactámicos, opioides, relajantes musculares, medios de contraste, vancomicina y ácido acetilsalicílico, entre los más frecuentes. Aunque existe la percepción entre no médicos de que la principal causa de urticaria sea la ingestión de algún alimento, en las series documentadas de urticaria aguda sólo se ha podido confirmar esta causa en 1% de los pacientes que visitan al médico por urticaria aguda y se ha reportado en menos de 7% de los pacientes pediátricos.7,25,26
Hay que tomar en cuenta que es probable que un buen porcentaje de los pacientes con alergia alimentaria aguda no acuden al médico: como los síntomas generalmente sobrevienen una hora después de la ingestión, los pacientes rápidamente identifican el alimento causal y lo evitan. En consecuencia, estos casos no se registran en las estadísticas.27,28 Así, la alergia alimentaria sí puede tener su lugar en la lista de causas de urticaria aguda, pero su importancia es frecuentemente sobreestimada. Como se comentó, en niños preescolares la alergia alimentaria IgE mediada sí es una causa frecuente de urticaria espontánea aguda.23
Después de que el médico tratante confirme que se trata de una urticaria aguda, con base, sobre todo, en las características clínicas de las lesiones y al descartar síntomas sistémicos que podrían orientar hacia un padecimiento autoinflamatorio (Cuadro 0.1), el interrogatorio se dirige hacia la búsqueda de los factores causales o desencadenantes. Se explorarán las cuatro áreas mencionadas en el Cuadro 2.1. Debido al carácter autolimitante de la urticaria aguda, generalmente no se indican estudios de extensión. Sólo en el caso de que se sospeche una alergia alimentaria se buscará documentar la hiperreactividad tipo I con técnicas de detección de IgE específica contra alimento en suero o una prueba cutánea de reacción inmediata con alimentos (técnica de punción).

Diagnóstico de urticaria aguda: preguntas clave
2.1. ¿Se considera urticaria aguda con o sin angioedema a los eventos con duración de menos de seis semanas?
Sí. La urticaria aguda con o sin angioedema se distinguen por la aparición de ronchas-habones o angioedema con duración de menos de seis semanas (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007). Figura 0.2 y Cuadro 0.2
2.2. ¿La historia clínica detallada y el examen físico del paciente son suficientes para hacer el diagnóstico de urticaria aguda con o sin angioedema?
Sí. Recomendación: el diagnóstico de urticaria aguda espontánea generalmente es clínico, la meta es dual: identificar el tipo o subtipo de urticaria (aguda o crónica, espontánea o inducible) e identificar las causas. (Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor elevado al cuidar la utilización óptima de los recursos económicos y un valor relativamente bajo a aumentar el poder diagnóstico cuando se agregan estudios de extensión a la historia clínica detallada y la exploración física. Una excepción puede ser la aparición recurrente de síntomas en las primeras ocho horas después de la ingestión de cierto alimento, que puede fundar la sospecha de alergia alimentaria y justificar la búsqueda de IgE específica en suero o mediante pruebas cutáneas con alimentos.
Anotaciones:El cuadro clínico con la aparición súbita de ronchas o habones (ronchas de gran tamaño) evanescentes o de angioedema es el primer paso para hacer el diagnóstico de urticaria. El tiempo de evolución determina la clasificación en aguda (duración menor de seis semanas) o crónica (duración mayor de seis semanas). Es necesario realizar la historia clínica y exploración física completas para descartar otras enfermedades que se encuentran en el diagnóstico diferencial de lesiones semejantes. Especialmente los síntomas sistémicos como fiebre (nocturna), malestar general, dolores articulares y lesiones que duran más de 24 horas podrían orientar la médico hacia padecimientos autoinflamatorios. Asimismo, en pacientes con únicamente angioedema la ingestión de inhibidores de la enzima convertidora de angiotensina (iECA) podría ser la causa (Zuberbier 2014, Sánchez-Borges 2012, Pite 2013). Cuadro 0.1
La historia clínica detallada para hacer el diagnóstico de urticaria aguda con o sin angioedema es esencial. Se recomienda documentar la frecuencia, las circunstancias del inicio, los detonantes, el sitio y duración de las lesiones, el patrón de recurrencia y la duración de los eventos, especificando si existe dolor, prurito (o ambos). Consulte el Anexo 1 con una guía para el interrogatorio y el Cuadro 2.1. Además, debe interrogarse acerca de la administración de medicamentos antes y después de la aparición de las lesiones y el antecedente familiar. El seguimiento iconográfico, tomando fotos de las lesiones, puede ser útil. (Powell 2007)
2.3. ¿La urticaria aguda con o sin angioedema intermitente, pero repetitiva debe considerarse dentro de las urticaria crónica?
Sí. Se considera que los episodios de urticaria aguda con o sin angioedema intermitente, con episodios que pueden durar horas o días, pero que cuando recurren por meses o años son considerados formas de urticaria crónica. (Powell 2007)
2.4. ¿Son necesarios los estudios de laboratorio rutinarios para hacer el diagnóstico de urticaria aguda espontánea?
No. Recomendación: Recomendamos no realizar estudios diagnósticos rutinarios para hacer el diagnóstico de urticaria aguda (Recomendación fuerte | Zuberbier 2014, Sánchez-Borges 2012, Powell 2007). Excepto si los síntomas aparecen desde minutos hasta ocho horas posteriores a la ingestión de cierto alimento; entonces sí se sugiere hacer pruebas para determinar la IgE específica contra alimento(s). (Recomendación débil | opinión de expertos) (Sánchez-Borges, Pite 2013)
Valores y preferencias subyacentes. Para esta recomendación se asigna un valor elevado al cuidar la utilización óptima de los recursos económicos y un valor relativamente bajo a la poca probabilidad de encontrar datos de importancia con estudios de extensión en urticaria aguda. Una excepción puede ser en caso de síntomas compatibles con alergia alimentaria que justifica la solicitud de IgE específica en suero o la realización de pruebas cutáneas con alimentos.
Anotación: ninguna.
2.5. ¿La causa más frecuente de urticaria aguda espontánea en niños son las infecciones?
Sí. Recomendación: Efectivamente recomendamos que las infecciones virales y en general las infecciones de las vías respiratorias superiores, las gastrointestinales y las urinarias se consideren la causa más frecuente de urticaria aguda en edad pediátrica (Sánchez-Borges 2012, Pite 2013).
Anotación: Se reporta que las infecciones de las vías respiratorias superiores y las infecciones virales (adenovirus, enterovirus, rotavirus, virus sincitial respiratorio, Epstein-Barr y citomegalovirus) son la causa más frecuente de urticaria aguda en edad pediátrica.1,17,23 En otra revisión muy completa de urticaria en niños se comenta que, además de las infecciones de las vías respiratorias superiores, las gastrointestinales y urinarias pueden ser causa de urticaria aguda en niños.17
La hipersensibilidad a fármacos es la segunda causa de urticaria aguda en niños, los antibióticos y AINEs deben considerarse causas comunes de urticaria aguda en niños y en adultos.1,2,17
La alergia a alimentos es otra causa de urticaria aguda en niños, mediada por IgE, se documenta en 7% de los casos,23 pero su frecuencia es mayor en niños preescolares: en preescolares la alergia a alimentos es la primera causa de urticaria aguda en niños. (Pite 2013)
2.6. ¿La urticaria aguda es más común que la urticaria crónica en niños y en adultos?
Sí. Recomendación: recomendamos que se considere que la urticaria aguda es más común que la forma crónica en niños y en adultos. (Sánchez-Borges 2012, Powell 2007)
De 10 al 20% de la población ha padecido en algún momento de su vida urticaria aguda. La urticaria aguda afecta a 4.5-15% de los niños en Inglaterra y sólo 0.1 a 0.3% de los casos pediátricos son urticaria crónica.5,17
2.7. ¿La urticaria aguda es más frecuente en niños que en adultos?
Sí. Recomendación: recomendamos que se considere que la urticaria aguda afecta a 4.5-15% de la población pediátrica (Powell 2007, Sánchez Borges 2012). Además, la hospitalización por urticaria es tres veces más alta en niños de 0 a 4 años de edad que en otras etapas de la vida. (Sánchez-Borges 2012)
Anotación: En la introducción de este capítulo se comentó acerca de la epidemiología de la urticaria aguda. En Australia se documentó recientemente un aumento en la frecuencia de hospitalización por urticaria y angioedema, sobre todo en el grupo de 5 a 34 años (aumento de 7.8% al año). Aun así, se internan tres veces más niños pequeños (0-4 años) a causa de urticaria en comparación con otros grupos etarios en este reporte; no sabemos si esto también es válido en estadísticas de otros países.1
2.8. ¿La urticaria aguda puede evolucionar a urticaria crónica
Sí. Recomendación: recomendamos que se considere que un muy bajo porcentaje (<1%) puede evolucionar a urticaria crónica espontánea. (Sánchez-Borges 2012). La evolución hacia urticaria aguda recurrente es más frecuente.
Anotación: Existen muy pocos estudios para valorar el pronóstico de la urticaria aguda. La urticaria espontánea aguda generalmente se manifiesta como un solo episodio aislado sin progresar hacia urticaria crónica, aunque una tercera parte de los pacientes puede padecer un segundo brote.29 En adultos la progresión hacia urticaria crónica fue más frecuente en pacientes cuya urticaria fue desencadenada por ingestión de AINEs y en los que se documentó la existencia de IgE contra alimentos.30 Al seguir a 150 niños con urticaria aguda vistos en consulta particular en Alemania, 44 de 150 tuvo un segundo brote nuevo semanas después, pero sólo 3.5% de los niños de 0 a 3 años y 5% de los niños de 3 a 12 años tuvo brotes nuevos después de medio año. Ninguno de ellos tuvo síntomas diarios (urticaria crónica).31 Lo mismo se encontró en un estudio con seguimiento de 2 a 7.5 años de niños entre 1 y 24 meses de edad con urticaria aguda, se reportó recurrencia en 14%, pero finalmente la curación en 96% de los casos.32 Sin embargo, después de dos años de seguimiento de 40 niños que acudieron con urticaria aguda al servicio de urgencias de un hospital universitario en Francia, 30% aún tenía episodios de urticaria.26
Se menciona que los episodios repetitivos de urticaria aguda pueden progresar a urticaria crónica.1
Désirée Larenas-Linnemann
La evaluación del paciente con urticaria crónica se lleva a cabo en varios pasos (Figura 0.2), todos guiados por la historia clínica y la exploración física. En primer lugar el médico debe descartar padecimientos afines, como vasculitis urticarial, enfermedades autoinflamatorias y angioedema hereditario (Cuadro 0.1). Aunque estas entidades también se manifiestan con las mismas lesiones dérmicas (ronchas, angioedema o ambos) su fisiopatogenia es otra y el mediador químico involucrado no es histamina sino interleucina 1 o bradicinina, respectivamente. Consecuentemente no responden a antihistamínicos.
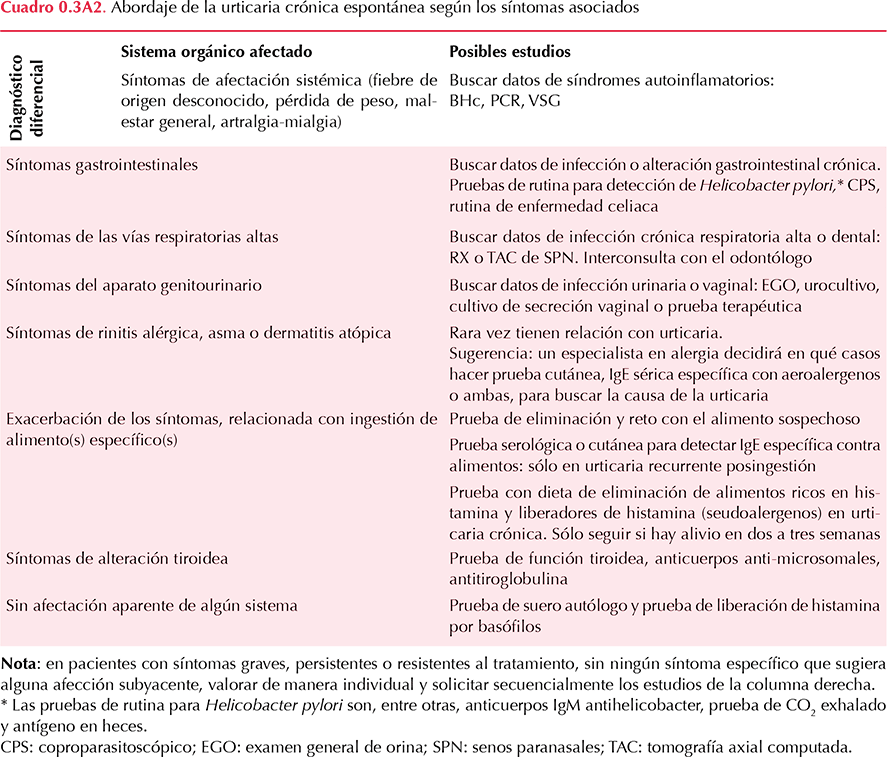
Una vez que se concluye que verdaderamente se trata de urticaria, se procede a clasificar la urticaria (aguda-crónica, y espontánea-inducible y sus subtipos, Cuadro 0.2). Enseguida, el médico buscará posibles causas o factores desencadenantes, semejante a lo comentado en el apartado de urticaria aguda (Cuadro 2.1 –urticaria aguda– y Cuadro 0.3A1 –urticaria crónica–). Sin embargo, la urticaria crónica difiere de la urticaria aguda porque en la gran mayoría de los pacientes con urticaria crónica espontánea se trata de una urticaria de causa desconocida (50%) u autoinmunitaria (40%). Así que con prudencia y con base en hallazgos específicos de la historia clínica se decidirá la necesidad de estudios de extensión (Cuadro 0.3A2). En pacientes con síntomas graves, poco controlables con antihistamínicos o con síntomas durante más de seis meses el médico puede optar por hacer múltiples estudios de extensión, aún en ausencia de síntomas específicos. En el Anexo 1 encontrará una guía para la historia clínica. En pacientes con urticaria crónica espontánea, finalmente se evaluará la gravedad de los síntomas y la afectación de la calidad de vida con los instrumentos específicos desarrollados para ello (Cuadros 0.3A y B)
La urticaria crónica es poco frecuente en niños. En Gran Bretaña se reportó una prevalencia estimada de 0.1 a 0.3%.5 En una revisión sistemática de la bibliografía publicad de 1966 a 2010 acerca de las causas de urticaria crónica en niños por Caffarelli y su grupo, se encontró que las causas más frecuentes de urticaria crónica en niños son idiopática y física; también se reportaron como causas infección y autoinmunidad, pero los autores comentan que se necesitan estudios de mejor calidad.33 En una revisión retrospectiva del Hospital General de México se encontró que 187 de 1,913 (9.7%) pacientes de la consulta externa de alergia en 2012 acudieron por urticaria, 75% del sexo femenino con edad promedio de 37 años. De ellos, 83% manifestó sólo ronchas, 6% ronchas y angioedema y 11% sólo angioedema.34
Diagnóstico de urticaria crónica: preguntas clínicas clave
3.1. ¿El diagnóstico se base sobre todo en la historia clínica?
Sí. Recomendación: Para diagnosticar la causa o el/los factor(es) desencadenante(s) de la urticarial crónica se recomienda que el médico se base principalmente en la historia clínica detallada (recomendación fuerte| Powell 2007, Sánchez Borges 2012, Zuberbier 2014).
Valores y preferencias subyacentes: El diagnóstico diferencial entre urticaria y otras enfermedades dermatológicas –por ejemplo, dermatitis atópica y dermatitis por contacto– es por historia clínica y exploración física de las lesiones. De igual manera, la clasificación de la urticaria en aguda vs crónica y espontánea vs inducible es por historia clínica detallada, vea Anexo 1. Los estudios de extensión sólo se solicitan en ciertos casos específicos, vea abajo. Para esta recomendación se asigna un valor elevado al reducir la carga económica sobre el paciente y los sistemas de salud y la carga emocional sobre el paciente con la esperanza de encontrar una causa, al pedir innecesariamente estudios de extensión y un valor relativamente bajo a la remota posibilidad de encontrar causas tratables, sin que haya datos sugerentes en la historia clínica.
Anotaciones (o comentarios). Existen casos de ronchas o habones posejercicio con el antecedente de ingestión de alimentos con trigo una a dos horas antes. Esto no es urticaria. Se clasifica como anafilaxia inducida por ejercicio: casi siempre las pruebas IgE-específica son positivas en estos casos (Powell 2007). Sin embargo, la alergia a alimentos NO es una causa de urticaria crónica espontánea.
De igual manera, no se indican pruebas cutáneas con aeroalergenos en búsqueda de la causa de la urticaria. Por la alta prevalencia de rinitis, asma o dermatitis atópica por alergia a aeroalergenos en la población, algunos pacientes con urticaria pueden padecer estas comorbilidades, pero su causa no tiene relación con la urticaria crónica espontánea. En casos aislados con el antecedente repetitivo de aparición de las lesiones en las primeras ocho horas de la ingestión de un alimento específico, una prueba cutánea con los alimentos sospechosos puede ser útil.2
3.2. Para diagnosticar el desencadenante de la urticaria crónica inducible: ¿es recomendable solicitar estudios específicos de provocación con factores físicos (por ejemplo, prueba de cubo hielo, de dermografismo, de presión retardada, de luz ultravioleta, de ejercicio)?
Sí. Recomendación: En pacientes con historia clínica de urticaria inducible recomendamos hacer pruebas de provocación específicas para confirmar el factor desencadenante. Estas pruebas se deben realizar en un ambiente con capacidad para manejo de anafilaxia. (Recomendación fuerte | Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Al detectar la causa física de la urticaria se puede orientar al paciente hacia cómo evitar este factor físico o reducir su exposición a ella –vea abajo. Para esta recomendación asignamos un valor relativamente elevado al beneficio que pueda obtener el paciente con medidas específicas dirigidas al evitar o reducir el factor físico y un valor relativamente bajo a la muy rara vez que se han descrito reacciones adversas sistémicas con las pruebas de estimulación física.
Anotaciones o comentarios: En general, se trata de pruebas que imitan el estímulo físico que se sospecha: por ejemplo prueba de cubo de hielo para urticaria al frío, prueba de ejercicio para urticaria colinérgica. Las pruebas serán realizadas en un ambiente que pueda manejar anafilaxia, dado que se han descrito síntomas sistémicos en pacientes que fueron estimulados con exposición excesiva al frío.
3.3. Para el diagnóstico causal de la urticaria crónica inducible: ¿es recomendable usar estudios de laboratorio o pruebas cutáneas para determinar una alergia IgE mediada u otra enfermedad?
No. Recomendación: En pacientes con urticaria inducible recomendamos NO solicitar estudios de laboratorio o pruebas cutáneas para determinar una alergia IgE mediada u otra enfermedad. (Recomendación fuerte | Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor elevado al cuidar la utilización óptima de los recursos económicos y un valor relativamente bajo a la muy rara vez que se han encontrado comorbilidades con esta forma de urticaria.
Anotaciones o comentarios: La crioglobulinemia no es una causa de urticaria física.
3.4. ¿Es útil determinar el umbral del estímulo desencadenante en las urticarias físicas y en la urticaria colinérgica?
Sí. Sugerencia: En pacientes con urticaria física y colinérgica sugerimos considerar la utilidad de pedir que un especialista (alergólogo, dermatólogo) determine el umbral del estímulo desencadenante, especialmente con el objetivo de evaluar la respuesta al tratamiento. (Recomendación débil | Zuberbier 2014, Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a la importancia de poder recomendar adecuadamente al paciente cómo reducir exponerse a un nivel del estímulo que le provoca sus síntomas y al poder evaluar el tratamiento y un valor relativamente bajo a la poca disponibilidad en este momento de este tipo de pruebas en México. Aunque en México aún no existen aparatos complejos para determinar el umbral del estímulo desencadenante de –por ejemplo– urticaria al frío, en algunos países ya hay equipo disponible que en su momento médicos mexicanos podrían llegar a conseguir. Sin embargo, siempre se tendrá que tomar en cuenta la relación costo-beneficio en hacer esas determinaciones.
Anotaciones o comentarios: 1. Estas pruebas –especialmente la de frío– se realizarán siempre en el consultorio de un especialista, porque se han descrito casos de anafilaxia. 2. Vea Anexo IV para ejemplos de cómo determinar (el umbral de) estímulos físicos. 3. Por el momento sólo se considera la determinación del umbral del estímulo desencadenante con aparatos específicos en México en el contexto de estudios clínicos.
3.5. Al sospechar urticaria por contacto: ¿Es útil hacer pruebas cutáneas por punción con el alergeno sospechoso para detectar hipersensibilidad inmediata?
Sí. Sugerencia: Al sospechar urticaria por contacto sugerimos hacer pruebas cutáneas por punción con el alergeno sospechoso para detectar hipersensibilidad inmediata. (Recomendación débil | Zuberbier 2014, Sánchez-Borges 2012, opinión de expertos mexicanos)
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a la facilidad y bajo costo de la prueba cutánea de reacción inmediata y un valor relativamente bajo a la leve molestia que causa la prueba.
3.6. Para la primera fase del diagnóstico de la urticaria crónica espontánea: ¿se piden rutinariamente estudios básicos de escrutinio?
Sí. Recomendación: En pacientes con síntomas compatibles con urticaria crónica espontánea se recomienda tomar limitados estudios de laboratorio de escrutinio, para hacer el diagnóstico diferencial con enfermedades autoinflamatorias: biometría hemática completa, velocidad de sedimentación de eritrocitos y proteína C reactiva (recomendación fuerte | Zuberbier 2014, Sánchez-Borges 2012, Powell 2007).
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a la posibilidad de que unos pocos estudios sencillos pudieran alertar al médico de la existencia de una enfermedad que no es urticaria y que amerita un tratamiento diferente y un valor relativamente bajo a la relativa rareza de enfermedades autoinflamatorias y al costo de los estudios.
Anotaciones o comentarios: Existen algunos tratamientos específicos de enfermedades autoinflamatorias.
3.7. En búsqueda del diagnóstico causal o de factores desencadenantes de la urticaria crónica espontánea: ¿es recomendable solicitar estudios extensos de laboratorio y gabinete?
No. Recomendación: En búsqueda del diagnóstico causal o de factores desencadenantes de la urticaria crónica espontánea NO se recomienda solicitar estudios extensos de laboratorio y gabinete. (Recomendación fuerte | Zuberbier 2014, Sánchez-Borges 2012, Powell 2007). Una excepción son los pacientes con síntomas graves, persistentes o resistentes al tratamiento, en los que sí sugerimos hacer estudios extensos, aunque no tengan síntomas. (Recomendación débil | opinión de expertos)
Valores y preferencias subyacentes: La mayor parte de las urticarias crónicas espontáneas son autorreactivas (incluidas las autoinmunitarias, vea las preguntas 3.11 y 3.12)) o sin una causa específica. Para llegar a esta recomendación se asigna un valor relativamente elevado al evitar una carga económica para el paciente y los sistemas de salud y un valor relativamente bajo a la pequeña posibilidad de que sí se encuentre una causa específica tratable al realizar extensos estudios, sin que el paciente tenga síntomas (vea las preguntas 3.8 y 3.9).
Anotaciones o comentarios: En pacientes con síntomas graves, persistentes o resistentes al tratamiento el médico tratante puede optar por pedir varios estudios en búsqueda de una causa o de factores desencadenantes tratables, que –aunque poco frecuentes– podrían aliviar síntomas debilitantes.
3.8. En búsqueda del diagnóstico causal de la urticaria crónica espontánea: ¿es recomendable solicitar pruebas serológicas con IgG específica contra alimentos?
No. Recomendación: En búsqueda del diagnóstico causal o de factores desencadenantes de la urticaria crónica espontánea NO se recomienda solicitar IgG específica. (Recomendación fuerte | Zuberbier 2014, opinión de expertos Mexicanos)
Valores y preferencias subyacentes: Las pruebas serológicas con IgG específica contra alimentos no tienen ningún valor diagnóstico, debido a que no existe una reacción alérgica IgG mediada, únicamente IgE mediada.
Anotaciones: ninguna.
3.9. Si la urticaria crónica espontánea se manifiesta únicamente con angioedema en un paciente que recibe inhibidores de la enzima convertidora de la angiotensina (iECA) o antiinflamatorios no esteroides (AINEs) ¿es válido hacer una prueba terapéutica suspendiendo el medicamento durante varios meses?
Sí. Recomendación: En pacientes con angioedema que reciben iECA o AINEs recomendamos suspender el medicamento en coordinación con el médico tratante durante varios meses. (Recomendación fuerte | Powell 2007)
Valores y preferencias subyacentes: Para esta recomendación asignamos un valor elevado a la posibilidad de que el inhibidor de la ECA sea la causa y su suspensión curaría el angioedema del paciente y un valor relativamente bajo a la incomodidad de tener que cambiar el tratamiento antihipertensivo del paciente durante varios meses.
Anotaciones (o comentarios). Para valorar si un inhibidor de la ECA sea la causa del angioedema se necesita suspender durante seis meses antes de que se pueda valorar su papel como factor causal del angioedema del paciente. (Powell 2007}
3.10. Si la urticaria crónica espontánea se manifiesta únicamente con angioedema sin ingestión de medicamentos desencadenantes: ¿es obligatorio realizar estudios de laboratorio para descartar angioedema hereditario?
Sí. Recomendación: Se recomienda realizar estudios de laboratorio para descartar angioedema hereditario en pacientes con angioedema sin habones o ronchas y sin ingestión de medicamentos sospechosos. (Recomendación fuerte | Sánchez-Borges 2012: sugiere, expertos Mexicanos recomiendan)
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a la importancia del diagnóstico adecuado de estos pacientes y al evitar complicaciones del angioedema hereditario y un valor menor a la rareza de éste y el costo considerable de los estudios necesarios para su diagnóstico. Sin embargo, en situaciones con limitación de recursos disponibles el médico puede optar por una conducta alterna y primero establecer una vigilancia estrecha del paciente.
Anotaciones (o comentarios). En el angioedema hereditario la inflamación tisular es mediada por una sobreproducción de bradicinina. Los antihistamínicos no reducen los síntomas en absoluto, así que el diagnóstico diferencial con esta enfermedad es de importancia. Éstos estudios incluyen –pero no se limitan a– concentraciones séricas de complemento C4 y estudios cuantitativos y cualitativos del inhibidor C1 esterasa. (Sánchez-Borges 2012)
3.11. ¿Existen aspectos específicos que deben explorarse para encontrar una causa o factor desencadenante de la urticaria espontánea?
Sí. Sugerencia: En pacientes con urticaria espontánea sugerimos investigar en la historia clínica los siguientes cinco aspectos en búsqueda de posibles factores desencadenantes, tomando en cuenta que en la mayoría de los casos no se encontrará ninguna causa específica, pero sí varios factores desencadenantes. (Recomendación débil | opinión de expertos Alemanes y Mexicanos)
I. Reacciones adversas a medicamentos (ingestión de medicamentos en las últimas dos a tres semanas)
II. Infecciones subclínicas: parásitos, virus de Epstein-Barr, hepatitis B y C, exantemas virales (Powell 2007), micoplasma, Helicobacter pylori.
III. Alimentos:
i. Intolerancia: Alimentos ricos en histamina y liberadores de histamina (Cuadro 1.3).
ii. Alergia: relación repetitiva entre ingestión-síntomas en minutos-horas.
IV. Los factores emocionales negativos y positivos, laborales, personales o familiares actúan como desencadenantes, pero no son la causa.
V. Otros: factores específicos según el área de residencia, área laboral y área del cuerpo afectado (urticaria por contacto: solo síntomas en la región que tuvo contacto con el antígeno).
Valores y preferencias subyacentes: Para esta sugerencia se da un valor relativamente elevado a la posibilidad de encontrar algún factor desencadenante que –al eliminarlo– podría mejorar el control de la urticaria y un valor menor al costo adicional que conlleva la realización de ciertos estudios de gabinete.
Anotaciones (o comentarios). Existen varios mecanismos mediante los cuales las infecciones activan la urticaria. Las infecciones estimulan al sistema inmunológico, estimulando la producción de más histamina y mediadores inflamatorios. Por ende, no se puede controlar bien una urticaria crónica hasta que se eliminen todas las infecciones.35 Aproximadamente la mitad de los pacientes sin causa aparente tendrán autorreactividad (es decir, una reacción positiva en la prueba de suero autólogo, que puede deberse a autoinmunidad – autoanticuerpos– o la existencia en suero de otros factores que activan las células cebadas.
3.12. ¿Existen datos clínicos que orientan hacia la solicitud de ciertos estudios de extensión específicos?
Sí. Sugerencia: En pacientes con urticaria espontánea sugerimos solicitar ciertos estudios de extensión de acuerdo con los datos encontrados en la historia clínica. Una excepción son los pacientes con síntomas graves, persistentes o resistentes al tratamiento: en ellos sugerimos valorarlos de manera individual y solicitar secuencialmente los estudios de la columna derecha del Cuadro 0.3A2, aunque no tengan ningún síntoma específico que oriente hacia el padecimiento subyacente. (Recomendación débil | Powell 2007, expertos mexicanos).
Valores y preferencias subyacentes: Para esta sugerencia se da un valor relativamente elevado a la posibilidad de encontrar algún factor desencadenante que, al eliminarlo, podría mejorar el control de la urticaria y un valor menor al costo adicional que conlleva realizar ciertos estudios de gabinete.
Anotaciones. Consulte el Cuadro 0.3A2 para sugerencias de qué estudios pedir, según el sistema orgánico afectado.
3.13. Para el diagnóstico causal de la urticaria crónica espontánea: ¿es recomendable hacer la prueba de suero autólogo?
Sí. Sugerencia: Sugerimos que se envíe a los pacientes con urticaria crónica espontánea a un especialista (alergólogo, dermatólogo con experiencia en la realización de esta prueba) para que se realice la prueba de suero autólogo. (Sin asignación de nivel de evidencia, Consenso de Expertos Mexicanos/Zuberbier 2014, Sánchez Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Aproximadamente 40 a 45% de los pacientes con urticaria crónica espontánea tiene en suero factores que degranulan las células cebadas, como los autoanticuerpos (consulte la pregunta 1.10). Parte de los expertos argumentan que una prueba positiva es indicación de pronóstico: los pacientes con urticaria crónica espontánea y prueba de suero autólogo positiva tienen generalmente un curso más agresivo y más prolongado de la enfermedad.1 Para esta sugerencia se asignó un valor relativamente elevado a la alta frecuencia de estos autoanticuerpos, la facilidad de realizar la prueba y su posible valor pronóstico y un valor relativamente bajo a la incomodidad de la prueba para el paciente.
Anotaciones (o comentarios). La prueba de suero autólogo consiste en la inyección intradérmica del suero del paciente.36 En caso de producir una roncha la lectura es positiva indica la existencia de factores que liberan histamina en el suero del paciente. Es la única prueba fácilmente accesible para detectar la posible existencia de autoanticuerpos IgG contra la parte constante de las IgE o contra el receptor de IgE, pero no es específica, debido a que los autoanticuerpos no son los únicos factores que podrían liberar histamina. Además, algunos investigadores consideran que carece de sensibilidad. (Sánchez-Borges, referencia de baja calidad).
3.14. En pacientes en los que no se ha podido encontrar una causa específica de la urticaria crónica espontánea ¿es útil solicitar estudios de anticuerpos antitiroideos y función tiroidea?
Sí. Sugerencia: En pacientes con urticaria crónica espontánea sugerimos hacer pruebas de función tiroidea que incluya anticuerpos antitiroideos. (Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: La frecuencia de alteración de la función tiroidea está duplicada en pacientes con urticaria.1,2 Independientemente de la urticaria, es aconsejable tratar adecuadamente el hipo o hipertiroidismo en cualquier paciente, aunque con ello no se ha podido documentar mejoría en el control de la urticaria en la mayoría de los casos.37
Anotaciones (o comentarios). Frecuentemente se encuentran autoanticuerpos antitiroideos con función tiroidea normal. No se considera que haya una relación causal con la urticaria. Este hallazgo se interpreta más bien como expresión general de la tendencia de producir autoanticuerpos, al igual que la aumentada frecuencia de enfermedad celiaca, síndrome de Sjögren, lupus eritematoso sistémico, artritis reumatoide y diabetes mellitus 1 en pacientes con urticaria crónica espontánea.2,4
3.15. En pacientes en los que no se ha podido encontrar una causa específica de la urticarial crónica espontánea: ¿es útil pedir los anticuerpos anti-IgE y antirreceptor IgE (anti-FceRIa)?
No. Sugerencia: En pacientes con urticaria crónica espontánea en los que no se ha encontrado una causa específica no sugerimos solicitar anticuerpos anti-IgE o antirreceptor IgE (anti-FceRIa). (Recomendación débil | consenso Mexicano)
Valores y preferencias subyacentes: En este momento no existen estos estudios en México.
Anotaciones (o comentarios). A la larga se puede solicitar la prueba de liberación de histamina por basófilos en laboratorios especializados, aunque tampoco tiene sensibilidad suficiente para ser considerada prueba de rutina. (Sánchez-Borges 2012)
3.16. ¿Es recomendable hacer una biopsia de piel en pacientes con lesiones que sugieran urticaria?
Sí. Recomendación: En pacientes con habones o ronchas que parecen urticaria, pero 1) que tardan más de 24 h en desaparecer, 2) que dejan hiperpigmentación residual al desvanecer, 3) que en vez de pruriginosos son dolorosas o 4) se acompañan de síntomas sistémicos (o todas las situaciones) se recomienda descartar un proceso vasculítico. Sugerimos que una biopsia de piel puede formar parte del abordaje. (Recomendación débil | Consenso expertos Mexicanos)
Valores y preferencias subyacentes: Para esta sugerencia negativa se asigna un valor relativamente elevado a tres factores: a la existencia de estudios serológicos para el diagnóstico de padecimientos con vasculitis, al hecho de que se han observado pocas características específicas en las biopsias de piel de pacientes con serología positiva para autoinmunidad y a lo invasivo que es el procedimiento de tomar una biopsia; y se asigna un valor relativamente bajo a la reducida posibilidad de que una biopsia apoye al diagnóstico.
Anotaciones (o comentarios). Se ha encontrado poca diferencia en las características de biopsias de piel en pacientes con urticaria con y sin pruebas serológicas positivas para autoinmunidad.4,31,37
3.17. ¿Existe un instrumento que se usa de preferencia para medir la actividad y gravedad de la enfermedad en pacientes con urticaria al momento de la primera consulta?
Sí. Recomendación: En pacientes con urticaria crónica espontánea y algunos con urticaria inducible recomendamos usar la traducción validada al español de UAS7 y AAS (por sus siglas en inglés de Urticaria Activity Score y Angioedema Activity Score) para medir la actividad y gravedad de la enfermedad. (Recomendación fuerte | Sánchez-Borges 2012, Zuberbier 2014)
Valores y preferencias subyacentes: Para esta recomendación asignamos un valor relativamente elevado al uso en pacientes mexicanos de un instrumento universal, validado, fácil de aplicar y un valor relativamente bajo al desconocimiento de este instrumento por la mayoría de los médicos mexicanos en este momento.
Anotaciones (o comentarios). UAS7 es un cuestionario específico, validado para uso en pacientes con urticaria espontánea y algunas formas de urticaria inducible. La preguntas que forman parte del cuestionario específico para angioedema, el Angioedema Activity Score (AAS), se encuentra en el Cuadro 0.3B2 y la traducción validada al español (México) del instrumento estará disponible en www.moxie-gmbh.de, pestaña Moxie shop, a partir de finales de 2014.
3.18. ¿Existe un instrumento que se usa de preferencia para medir la actividad y gravedad de la enfermedad en pacientes con urticaria que reciben tratamiento en consultas subsecuentes?
Sí. Recomendación: En pacientes con urticaria crónica espontánea y algunos con urticaria inducible recomendamos usar la traducción validada al español del UCT (por sus siglas en inglés de Urticaria Control Test) para dar seguimiento a la evolución de la actividad de la urticaria en consultas subsecuentes de pacientes que reciben control con medicamentos. (Recomendación fuerte | Consenso de Expertos Mexicanos)
Valores y preferencias subyacentes: Para esta recomendación asignamos un valor relativamente elevado al uso en pacientes mexicanos de un instrumento universal, validado, accesible y fácil de aplicar y un valor relativamente bajo al desconocimiento de este instrumento por la mayoría de los médicos mexicanos en este momento.
Anotaciones (o comentarios). El Urticaria Control Test es un cuestionario específico, validado para uso en pacientes con urticaria espontánea y algunas formas de urticaria inducible, es una herramienta que indica al médico tratante el grado de control de la urticaria. La versión validada en inglés20 se encuentra en el Cuadro 0.6 y la traducción validada al español (México) del instrumento estará disponible en www.moxie-gmbh.de, pestaña Moxie shop, a partir de finales de 2014.
María Isabel Rojo-Gutiérrez, Désirée Larenas-Linnemann
La urticaria es un padecimiento en el que –sin importar la causa– el común denominador es la liberación de histamina. Por ello, los antihistamínicos son el pilar terapéutico en este padecimiento. Sin embargo, incluso 40% de los pacientes con urticaria crónica no logran el control total de sus síntomas con antihistamínicos a dosis habituales.38 Por ello, aparte de los antihistamínicos, medicamentos con actividades inmunosupresoras, antiinflamatorias, inmunomoduladoras u otras actividades farmacológicas pueden estar indicados para el tratamiento de la urticaria crónica. Así, los medicamentos para el tratamiento de la urticaria se pueden agrupar de la siguiente manera:
Revisión de los medicamentos principales contra urticaria
Antihistamínicos H1
En urticaria la mayor parte de los síntomas son causados por histamina (consulte el Capítulo 1). Al degranular la célula cebada libera gran cantidad de histamina, que al fijarse a sus receptores genera la mayor parte de los síntomas clásicos de la urticaria. Después de degranularse, la célula cebada vuelve a llenar sus gránulos de histamina y así puede volver a liberar más. Existen cuatro receptores de histamina en el cuerpo, H1-H4, presentes en la membrana celular de diferentes células. El receptor H1 está implicado en el prurito, eritema, edema y el proceso inflamatorio en urticaria.
Los receptores de histamina no son moléculas rígidas. Son estructuras transmembranas que continuamente cambian de una configuración (la activa) a otra configuración (la no activa). La histamina estabiliza el receptor en su estado activo y los antihistamínicos estabilizan el receptor en su estado no activo. Por esto se llaman agonistas inversos, porque reducen el número de receptores en estado activo.
Antihistamínicos H1 orales de primera y de segunda generación
Los antihistamínicos de primera generación tienen algunas características que comprometen su seguridad: no son estrictamente selectivos para el receptor H1, sino también se fijan parcialmente a los receptores de muscarina y serotonina.39 Además, son metabolizados por las enzimas hepáticas del conjunto de P450, compitiendo con otros medicamentos que se eliminan por el mismo sistema. Por último, tienen amplia penetración hacia el sistema nervioso central, fijándose a los receptores histaminérgicos centrales en más de 50%.40 Estas tres características no existen (o existen en mucho menor grado) en los antihistamínicos de segunda generación: estos últimos son más selectivos para el receptor histaminérgico H1, tienen mejor perfil de seguridad y causan menor o nula sedación. Las excepciones son astemizol y terfenadina, que pueden causar prolongación del intervalo QTc, y el ketotifeno, que además de ser moderadamente sedante estimula el apetito. En conclusión, para el tratamiento de la urticaria no se recomiendan los antihistamínicos H1 orales, sedantes de primera generación, en adultos ni en niños por su perfil de seguridad poco favorable y su relación con accidentes y reducción del rendimiento escolar y laboral. Además, su eficacia en urticaria crónica espontánea no fue mejor que la de los antihistamínicos de segunda generación en dosis altas.41,42
Antihistamínicos H1 orales de segunda generación para el tratamiento de la urticaria
Los antihistamínicos H1 de segunda generación se consideran los medicamentos de primera elección para el tratamiento de la urticaria (bilastina, cetirizina, desloratadina, ebastina, fexofenadina, levocetirizina, loratadina, mizolastina y rupatadina).1,13 Disponemos de decenas de estudios clínicos, con asignación al azar de los pacientes al grupo activo o placebo, que muestran su seguridad y eficacia en pacientes con urticaria,1,2,43 sumando con ello alta calidad de evidencia.
El Cuadro 4.1 muestra las dosis habituales diarias –según documentación regulatoria– de los antihistamínicos de segunda generación, que resultaron eficaces en pacientes con urticaria.

Se comparó la eficacia en el tratamiento de la urticaria de algunos antihistamínicos H1 de segunda generación a dosis habituales de manera directa en estudios clínicos con diseño doble-ciego: cetirizina 10 mg fue superior a fexofenadina 180 mg,44 levocetirizina 5 mg fue superior a desloratadina 5 mg45 y bilastina 20 mg fue igual de eficaz que levocetirizina 5 mg.46 Antes de los estudios clínicos comparativos se había evaluado la capacidad comparativa de supresión de la roncha inducida por histamina, con resultados semejantes.47-50 De algunos antihistamínicos H1 de segunda generación (desloratadina, fexofenadina, levocetirizina) existen datos de su eficacia y seguridad en niños a partir de los seis meses de edad con urticaria crónica idiopática (Cuadro 4.1).51
Se demostró mayor eficacia para el control de la urticaria crónica espontánea con aumento de dosis, sin que se viera afectada la tolerabilidad, de algunos antihistamínicos orales de segunda generación.52 Doble dosis –2 x 10 mg– fue mejor que monodosis de cetirizina53 y ebastina.54 Los investigadores mostraron aumento de la eficacia con dosificación hasta cuatro veces la dosis habitual recomendada de bilastina (80 mg) en urticaria al frío,55 al igual que de levocetirizina (20 mg)56 y desloratadina (20 mg).57 Con respecto al efecto benéfico al aumentar la dosis de rupatadina de 10 a 20 mg en urticaria crónica los resultados fueron algo contradictorios, aunque los beneficios de la dosis de 40 mg se demostraron previamente en experimentos ex vivo.58,59 Así, podemos concluir que en pacientes con urticaria crónica espontánea sin mejoría con dosis habituales de antihistamínicos H1 se puede administrar por tiempo limitado hasta cuatro veces la dosis habitual únicamente de levocetirizina, desloratadina o bilastina y en ocasiones rupatadina. (recomendación débil), pero no hay estudios de otros antihistamínicos (recomendación fuerte negativa).
Administración de antihistamínicos durante el embarazo y la lactancia
La cetirizina y loratadina son los únicos dos antihistamínicos H1 de segunda generación para los que la información para prescribir (IPP) México hasta 2013 menciona “se deberá utilizar durante el embarazo cuando los beneficios potenciales superen con claridad los riesgos potenciales”. Los expertos de la Guía Mexicana de Urticaria 2014 recomiendan prescribirlos por el tiempo mínimo necesario. De todos los otros antihistamínicos se recomienda que en principio no deban administrarse durante el embarazo.
Los antihistamínicos se eliminan en la leche materna. Sólo en cuanto a cetirizina se menciona que debe tenerse precaución cuando se prescribe en periodo de lactancia. De los otros antihistamínicos los documentos oficiales en México mencionan que no deben administrarse durante la lactancia o que el médico debe valorar los riesgos y beneficios. Sin embargo, la Organización Mundial de la Salud clasifica a los antihistamínicos en la categoría ‘continuar con seno materno’, especificando que son seguros si se administran en las dosis indicadas. La Organización Mundial de la Salud indica únicamente que se debe vigilar al lactante (http://whqlibdoc.who.int/hq/2002/55732.pdf?ua=1). Un grupo de pediatras de Valencia, que también revisó el tema a detalle, asigna a casi todos los antihistamínicos de segunda generación la clasificación 0 o 1, correspondiendo a riesgo nulo o muy bajo, con la excepción de mequitazina y astemizol (http://e-lactancia.org/).
Antihistamínicos H1 orales de primera generación para el tratamiento de la urticaria
No obstante la indicación en guías actualizadas para el tratamiento de la urticaria de prescribir antihistamínicos H1 de segunda generación, aún se prescriben muy frecuentemente antihistamínicos H1 de primera generación,60,61 con todos los efectos secundarios mencionados. Por ello se comenta a continuación brevemente acerca de los más prescritos, hidroxizina y doxepina.
La hidroxizina es un antihistamínico H1 de primera generación, derivado de piperazina y precursor de cetirizina (0.5-1 mg/kg/día fraccionado en tres dosis). Aunque en el pasado se utilizó en el tratamiento de la urticaria, el advenimiento de antihistamínicos no sedantes con eficacia demostrada casi ha anulado su recomendación en guías oficiales. Se han encontrado pocos estudios controlados en relación con su administración en urticaria. Uno de ellos fue un estudio con asignación al azar, doble-ciego, doble ‘dummy’, placebo-controlado que se realizó en 188 pacientes mayores de 12 años con urticaria crónica idiopática sintomática. Se compararon cetirizina, 10 mg dosis única diaria, hidroxizina, 25 mg tres veces al día, o placebo durante 4 semanas; en el día 1 se observó mejoría sólo con cetirizina.
Con hidroxizina se demostró mejoría en el segundo día. En 1996 este estudio concluyó que, comparado con el placebo, la cetirizina fue igual de eficaz que hidroxizina en el control de los síntomas de pacientes con urticaria crónica, pero 6.5% del grupo hidroxizina abandonó el estudio por sedación.41 Así, algunos expertos aún consideran su administración por tiempo limitado y en casos muy selectos, particularmente cuando existe prurito nocturno o alteración del sueño, como coadyuvante y en asociación con un antihistamínico no sedante. Sólo se prescribirá por tiempo corto, debido a que afecta la calidad del sueño. Algunos autores recomiendan su administración en dermografismo y urticaria colinérgica. No se recomienda durante el embarazo –especialmente el primer trimestre– ni en la lactancia.
La doxepina es un antidepresivo tricíclico, con potente acción antihistamínica H1, además, tiene algo de acción antihistamínica H262 Sin embargo, su alto nivel de sedación lo hace un medicamento alternativo contra la urticaria. El efecto ansiolítico y antidepresivo puede beneficiar a pacientes con estos trastornos, que son frecuentes en urticaria crónica espontánea.63 Además, tiene un efecto específico antiprurítico64 y por ello históricamente ha tenido su indicación en casos resistentes de urticaria crónica idiopática. Hoy día se prescribe en casi 10% de los pacientes con urticaria crónica en Estados Unidos.61 Su extenso metabolismo hepático por citocromo P450 obliga al médico tratante a evitar su combinación con ketokonazol y macrólidos y otros medicamentos que se eliminan por esta vía.
Algunos expertos de la Guía Mexicana de Urticaria 2014 opinan que en pacientes selectos con mucho prurito, dosis bajas nocturnas de hidroxizina (10-25 mg) o doxepina por tiempo limitado podrían dar beneficio (67% a favor).
Otros tratamientos
Los antihistamínicos H1 orales logran controlar a la mayor parte de los pacientes con urticaria aguda. Sin embargo, hay reportes de que incluso 40% de los pacientes con urticaria crónica no logran el control total de los síntomas con este tratamiento. Por ello, se propone una serie de medicamentos que pueden ser opciones terapéuticas alternativas.
Antihistamínicos H2
La mayor parte de los estudios que mostraron eficacia de un antihistamínico H2 agregado a un antihistamínico H1 para el control de la urticaria crónica se realizaron con cimetidina.65,66 En este aspecto los resultados con ranitidina o famotidina como cotratamiento con el antihistamínico H1 fueron contradictorios.67,68 Probablemente el aparente efecto benéfico de cimetidina como cotratamiento se debe a su potente efecto inhibitorio en las enzimas hepáticas (las isoenzimas del citocromo P450), aumentando así las concentraciones plasmáticas del antihistamínico H1.69,70 Con esta misma línea de pensamientos un metanálisis Cochrane muy reciente de la eficacia de antihistamínicos H2 como cotratamiento en la urticaria crónica concluyó que carecemos actualmente de evidencia sólida para recomendar este tipo de tratamiento.71 Por esto no existe en este momento evidencia clara de un efecto benéfico de un antihistamínico H2 combinado con el tratamiento recomendado de un antihistamínico H1 de segunda generación.
Conclusión: no existe evidencia que justifica recomendar la administración de un antihistamínico H2 en combinación con un antihistamínico H1 para mejorar el control de la urticaria.
Corticoesteroides sistémicos
Los glucocorticoides son sustancias antiinflamatorias y antialérgicas derivadas del cortisol. Su administración terapéutica posee varios mecanismos de acción. Al unirse a su receptor en el citosol de las células reduce la actividad del NFκB (por sus siglas en inglés de nuclear factor kappa B), una proteína intraceluar proinflamatoria. Sin embargo, los corticoesteroides generan su principal acción al unirse con el GRE (por sus siglas en inglés de glucocorticoid response element), un grupo de receptores ubicados en el ADN. Los GREs negativos causan la inhibición (conocida como la transrepresión) y los positivos la activación de la expresión de los genes codificados corriente abajo.39
Como este efecto genómico se da modificando la transcripción en el ADN, su efecto es muy amplio. Así reduce la producción de múltiples citocinas proinflamatorias, como la interleucina (IL) 1, IL-2, IL-3, IL-5, IL-6, IL-8, IL-12, factor de necrosis tumoral alfa (TNF-alpha), interferón gamma (IFN-gamma y factor estimulante de colonias de granulocitos y macrófagos (GM-CSF), etc. Algunos genes cuya transcripción se ve aumentada por los corticoides y cuyos productos proteicos poseen efectos antiinflamatorios son la anexina 1 (lipocortina 1), el inhibidor de la leucoproteasa secretoria (SLPI), IL-10 y el inhibidor de NFκB.
Asimismo, los esteroides reducen la acumulación de células en los focos inflamatorios, al inhibir la expresión de moléculas de adhesión endoteliales y síntesis del activador de plasminógeno, liberación de autacoides y de enzimas lisosomales. También reprimen la degranulación y respuesta de las células cebadas a la IgE.39,40
Éste sinnúmero de actividades supresoras permite la recomendación de glucocorticoides orales en urticaria, pero al mismo tiempo también dan paso a un gran número de efectos secundarios. Con ello se limita su administración, especialmente en padecimientos crónicos. Ocupan un lugar en el tratamiento de la urticaria aguda o de las agudizaciones, donde se recomienda como tratamiento oral de corta duración (prednisona oral de 0.3 a 0.5 mg/kg durante cinco a siete días). Las guías de manejo los recomiendan por periodos de tres a siete días.72-74 Debido a que la urticaria es una enfermedad sistémica, no hay lugar para el tratamiento tópico con corticoesteroides.
Conclusión: los glucocorticoides orales son medicamentos útiles por periodos cortos en la urticaria aguda; su administración en urticaria crónica se limita a un ciclo corto durante las exacerbaciones.
Tratamientos alternativos de la urticaria
Además de los antihistamínicos orales y los corticoesteroides sistémicos existen otros tratamientos prescritos en pacientes con urticaria, sobre todo con urticaria crónica (Cuadro 4.2). A continuación se revisarán detalles de los tratamientos con mayor grado de recomendación (con fondo más intenso en el Cuadro) y en el Anexo V encontrará detalles de los otros tratamientos alternativos, que se pueden prescribirse aunados a los antihistamínicos H1 de segunda generación.
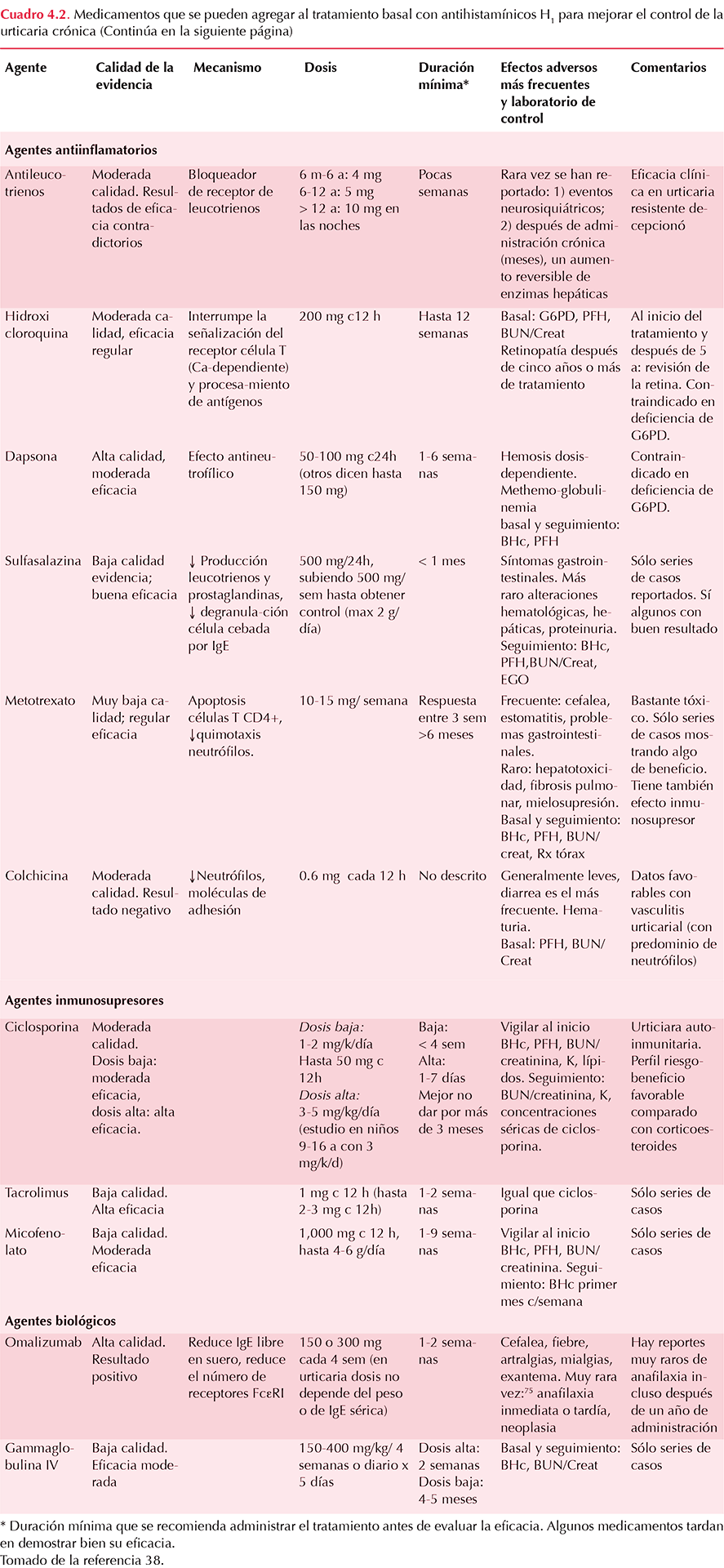
Agentes antiinflamatorios: antileucotrienos
Los cisteinil-leucotrienos son moléculas derivadas del ácido araquidónico, que se libera desde las fosfolipasas de la membrana celular, con la activación de la célula cebada. Estos cisteinil-leucotrienos, al ser inyectados en la piel, causan una roncha por ser un potente histamino liberador, lo que sugiere que pueden intervenir en la patogénesis de la urticaria crónica.76 Se realizaron múltiples estudios clínicos con bloqueadores de los receptores de estos leucotrienos, llamados antileucotrienos. Los estudios con antileucotrienos en urticaria crónica espontánea han dado resultados controvertidos porque no superan el efecto de los antihistamínicos, pero en muchos casos, administrados como tratamiento adicional junto con el antihistamínico, reducen la necesidad de esteroides o la dosis del antihistamínico.38,77-79 Una revisión reciente sugiere que los antileucotrienos pueden ser eficaces en la urticaria asociada con la administración de aspirina o de aditivos y en pacientes con ASST (autologous, serum skin test) positiva.80 Montelukast y zafirlukast están disponibles en el mercado mexicano.
Agentes inmunosupresores: inhibidores de la calcineurina: ciclosporina A
En el mecanismo de la degranulación existe una entrada de Ca2+ a las células. Posterior a su entrada el calcio se liga a la calmodulina, formando un complejo que activa la fosfatasa de calcineurina. La calcineurina activada es una molécula proinflamatoria que facilita en el núcleo la transcripción de los genes de citocinas (IL-2, IL-3, IL-4), GM-CSF y de TNF-alpha. Esta misma actividad ocurre también en otras líneas celulares, como las células cebadas, lo que resulta en la liberación de histamina, prostaglandinas, leucotrienos y tromboxanos.1
Ciclosporina A
La ciclosporina tiene propiedades potentes inmunosupresoras, con alta selectividad para los linfocitos T. Inhibe la actividad de la calcineurina, uniéndose al receptor de la ciclofilina. En los linfocitos T activados impide así la migración del factor nuclear AT (NFAT) y sus factores de transcripción, desde el citoplasma hacia el núcleo. El factor nuclear AT es necesario para la expresión del gen de IL-2, una interleucina que activa las células T y la secreción de IFN-gamma y GM-CSF. La ciclosporina, por ende, reduce la expresión de todos ellos en los linfocitos activados. Además, inhibe la activación de los linfocitos T por antígenos, al interferir con las vías de la JNK y la p38.
En la urticaria crónica la ciclosporina A es más efectiva en pacientes con ASST positiva que no han respondido a antihistamínicos. Las dosis y la duración óptima del tratamiento no se han definido claramente en esta enfermedad y no existen parámetros que puedan predecir una respuesta favorable. Se indica a dosis de 3-5 mg/kg/día por lo menos durante dos a tres meses, o a dosis muy bajas de 1-2 mg/kg/día por periodos más largos. Algunos autores reportan mejoría cuando las concentraciones séricas llegan a 100 a 200 mcg/mL.81,82
Conclusión: la administración de ciclosporina A en pacientes con urticaria crónica es adecuada; se recomienda vigilar los posibles efectos adversos, como hipertensión y alteración de la función renal, que limitan parcialmente su prescripción.
Agentes biológicos: omalizumab
El omalizumab es un anticuerpo monoclonal (mAb) anti-IgE humanizado, inicialmente aprobado para el tratamiento del asma alérgica no controlada, moderada a grave. Los estudios iniciales en pacientes con asma que además tenían urticaria sugirieron que el omalizumab redujo el prurito y las ronchas. Es así que se iniciaron los ensayos clínicos de fase II (MYSTIQUE), en los que omalizumab alivió las ronchas y el prurito en los pacientes con urticaria crónica inducible y espontánea, resistente a los antihistamínicos H1.
Posteriormente se desarrollaron estudios en pacientes con urticaria crónica de tipo autoinmunitaria con anticuerpos antitiroperoxidasa y antiperoxidasa positivos (estudio X-QUISITE), que reportaron eficacia con la aplicación de 150 o 300 mg de omalizumab en un periodo de 12 semanas. Otro estudio de fase III, en el que se incluyeron 323 pacientes con urticaria crónica espontánea, demostró una franca reducción en el puntaje de ronchas y prurito. El efecto se observó casi inmediatamente después de la primera aplicación, lo que pone de manifiesto mecanismos fisiopatológicos aún inciertos.83-85
En marzo de 2014, la Dirección de Alimentos y Fármacos de Estados Unidos aprobó la administración de omalizumab en pacientes mayores de 12 años con urticaria crónica que no se controlan con dosis habituales de antihistamínicos H1. En este momento la dosis recomendada de omalizumab en pacientes con urticaria crónica es de 300 mg cada 4 semanas. Hay reportes aislados de pacientes que se han controlado por completo con sólo unas pocas dosis, pero generalmente debe seguirse el tratamiento por tiempo prolongado.
Los mecanismos de acción aún no son totalmente claros, porque es efectivo en diferentes tipos de urticaria, incluso las de tipo inducible, en las que se pensaba que el mecanismo de degranulación de las células cebadas no era mediado por IgE. Se documentó la disminución indirecta del número de los receptores FceRI en las células diana, acorde con estudios previos que reportaron una estrecha correlación entre la concentración sérica total de IgE y la cantidad de FceRI de basófilos de sangre periférica.86 Estudios en búsqueda de los mecanismos de acción sugieren que el omalizumab inhibe también la síntesis de IgE por las células B humanas, además de reducir células que expresan la IgE por inducción de la apoptosis, anergia o tolerancia. Las concentraciones de IL-4R y de la línea germinal Ce de mRNA se reducen.87
Así parece que el mecanismo de acción del omalizumab en urticaria es multifactorial; con aumento de la actividad de los linfocitos T CD4+, reducción de la activación de los linfocitos B, disminución de TNF-alpha y de IL-4 y aumento de la síntesis de IFN-gamma.88,89
Conclusión: la prescripción de los anticuerpos monoclonales contra la IgE se reserva para casos seleccionados manejados por médicos especialistas. Son seguros, muy eficaces a dosis de 300 mg cada 4 semanas, pero la gran mayoría de los pacientes sólo mejora durante el tiempo de administración y tienen alto costo, lo que limita su prescripción. En estudios clínicos se administró omalizumab para el tratamiento de urticaria en niños mayores de 12 años de edad.
Miguel A Medina-Ávalos
Aunque la urticaria puede desencadenarse por una gran diversidad de factores, descritos en los capítulos previos, y puede tener varias manifestaciones clínicas, el tratamiento de todas sus formas sigue los mismos principios. Así se pueden estipular tres enfoques fundamentales que deben considerarse en cada paciente:
A) Evitar el estímulo desencadenante. Eliminación o tratamiento del estímulo desencadenante o de la causa.
La prioridad en el tratamiento es la eliminación del agente causal, del estímulo o del antígeno, porque si se logra esto el resultado será la curación. Sin embargo, es fácil de decir y difícil de hacer, porque a menudo se desconoce el estímulo desencadenante exacto o en muchos pacientes con urticaria crónica no existe ningún estímulo causal. En urticaria aguda los desencadenantes más frecuentes son alimentos, medicamentos e infecciones virales.
B) Inhibir la liberación mediadores. Inhibición de la liberación de los mediadores de las células cebadas.
Los fármacos más prescritos para la inhibición de las células cebadas son los corticoesteroides. En el caso de la urticaria aguda, un tratamiento corto con corticoesteroides sistémicos puede ser útil para reducir la duración de la enfermedad. Sin embargo, se carece de ensayos controlados aleatorios bien diseñados. Los inmunosupresores como ciclosporina A también actúan a este nivel.
C) Impedir la acción de los mediadores. Imposibilitar la acción de los mediadores de las células cebadas sobre el tejido blanco. (Sánchez-Borges 2012).
Casi todos los síntomas de la urticaria son mediados por histamina al fijarse a los receptores H1, que se localizan en las terminaciones nerviosas y en las células endoteliales. Los antagonistas de los receptores H1 son de utilidad para el tratamiento de la urticaria. También los antileucotrienos se encuentran en este grupo terapéutico y pueden ser útiles como tratamiento adicional en urticaria, aunque su efecto es menor que el de los antihistamínicos H1.
D) Inducción de tolerancia. La urticaria aguda se diferencia de la crónica ya que es de alivio espontáneo. El tratamiento suele centrarse en el alivio sintomático. Recomendamos como objetivo del tratamiento el completo control de los síntomas en la urticaria con la mayor seguridad posible. (Sánchez-Borges 2012, Zuberbier 2014).
Tratamiento de urticaria aguda en niños y adultos: preguntas clave
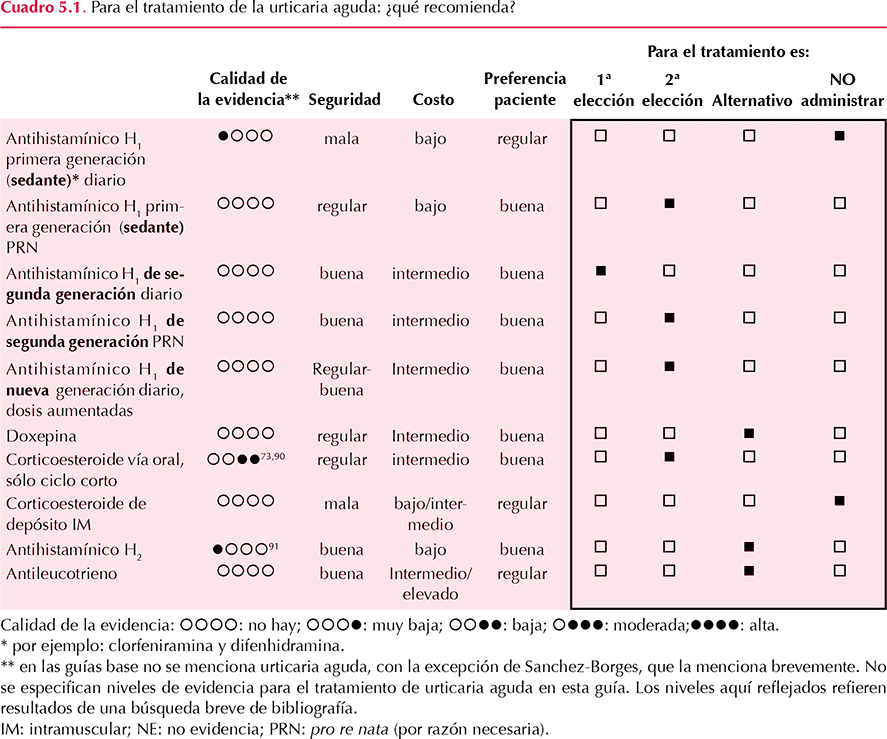
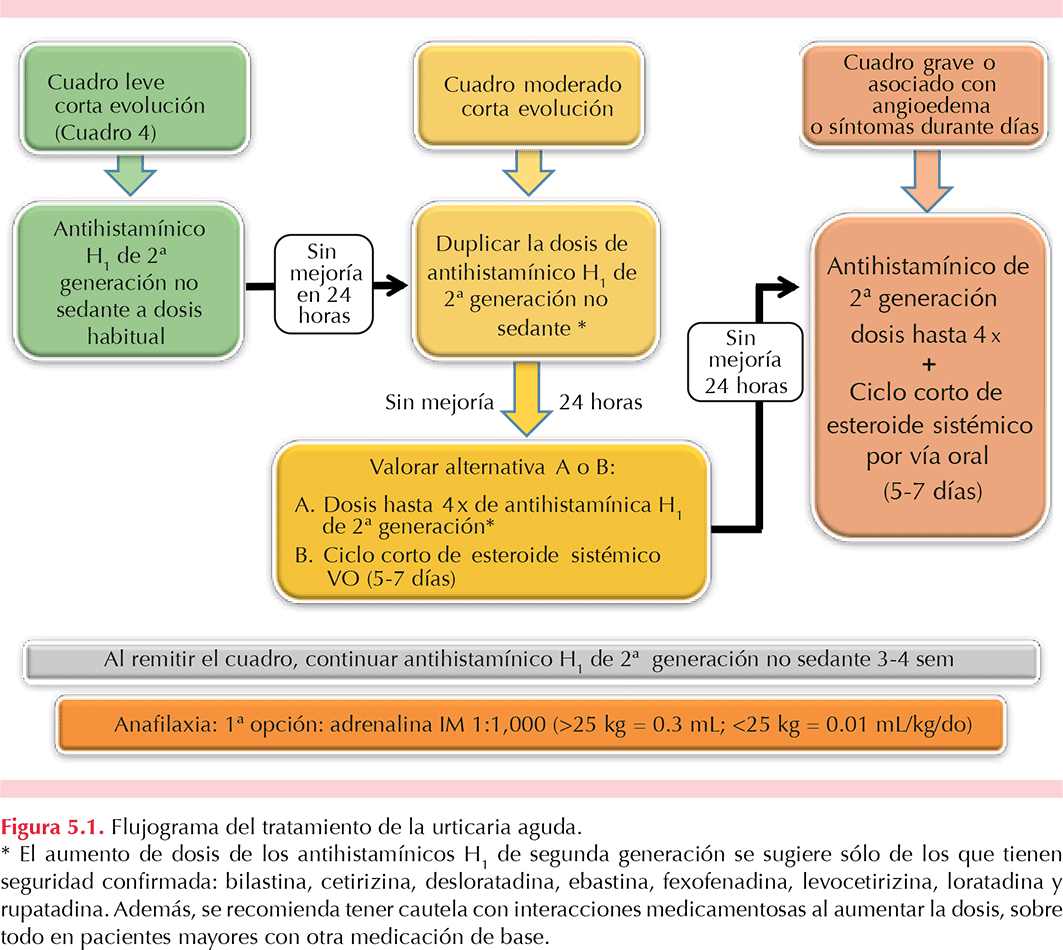
5.1. ¿Es importante evitar el agente causal en la urticaria aguda?
Sí. Recomendación: En la urticaria aguda se recomienda eliminar o evitar la causa o el desencadenante-estímulo. (Recomendación fuerte| Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la posible curación de la urticaria al evitar el agente o estímulo causal y un valor menor a la dificultad de lograr esto.
Anotaciones (o comentarios). En la mayoría de los casos de urticaria aguda, especialmente en niños, no se encuentra ninguna causa. La relación entre urticaria y posibles factores causales puede ser confusa. Por ejemplo, las infecciones pueden ser una causa, un factor agravante o un transeúnte no asociado. En cuanto a medicamentos: cuando ciertos agentes son sospechosos, sobre todo si se encuentra una relación temporal con el inicio de los síntomas en la historia clínica, se deben suspender o, cuando sean indispensables, deben ser sustituidos por otra clase de agentes. Al suspender el medicamento el alivio de la urticaria puede tardar incluso meses en algunos casos.
También sugerimos evitar los factores que pueden producir la degranulación de las células cebadas, como los alimentos ricos en histamina, en especial alimentos fermentados, conservas y mariscos, alimentos liberadores de histamina como fresa y frutos exóticos, chocolate y cacahuates y algunos antibióticos, Cuadro 1.3 (Sánchez-Borges 2012). Sin embargo, el médico tratante debe tomar en cuenta que una dieta verdaderamente libre de alergenos es una dieta muy estricta que pone una carga considerable sobre el paciente. Por ello sólo se indicará en urticaria crónica espontánea.
5.2. En urticaria aguda: ¿qué datos hacen sospechar una relación entre la ingestión de cierto alimento y la aparición de la urticaria?
Sugerencia: En urticaria aguda sugerimos sólo considerar la posibilidad de que cierto alimento pudiera tener una relación causal con la aparición de los síntomas si existe una estrecha y repetitiva relación en tiempo entre la ingestión del alimento y la aparición de los síntomas. Sólo en estos casos se puede buscar IgE específica e una dieta de eliminación. (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007, ajustado según la Opinión de Expertos Mexicanos)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la posible reducción de los síntomas de la urticaria con una dieta de eliminación en pacientes con verdadera alergia alimentaria y un valor menor a la reducida frecuencia de alergia alimentaria en urticaria.
Anotación: Si existe una estrecha y repetitiva relación (minutos-ocho horas) entre la ingestión de cierto alimento y la aparición de los síntomas se puede sospechar alergia alimentaria. Sólo entonces estará indicada la búsqueda de IgE específica contra alimentos y –en caso de encontrarla– una dieta de eliminación estricta. Si los síntomas aparecen un día después de la ingestión de cierto alimento, no existe un mecanismo mediado por IgE.
5.3. ¿Debe prescribirse un antihistamínico H1 oral para el tratamiento de la urticaria aguda?
Sí. Recomendación: Para el tratamiento de la urticaria aguda recomendamos la administración de antihistamínicos H1 orales (recomendación fuerte| calidad de evidencia alta) (Sánchez Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la reducción de los síntomas de la urticaria y un valor menor a las posibles efectos adversos, cuya frecuencia es reducida con la mayor parte de los antihistamínicos H1 de segunda generación.
Anotaciones (o comentarios). La histamina es la causa principal de los síntomas en urticaria, lógicamente su tratamiento sintomático o preferido será el antihistamínico. Como resultado de la disponibilidad de este grupo de sustancias desde el decenio de 1950, la urticaria es una de las enfermedades que puede tratarse de manera efectiva y, con las nuevas generaciones de antihistamínicos H1, con un mínimo de reacciones adversas.
5.4. En cuanto a los antihistamínicos H1 orales para el tratamiento de la urticaria aguda: ¿deben usarse de primera generación (sedantes) o de segunda generación?
Recomendación: Para el tratamiento de la urticaria aguda recomendamos la prescripción de antihistamínicos H1 orales de segunda generación (recomendación fuerte| calidad de evidencia alta) (urticaria aguda: sólo Sánchez Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la reducción de la frecuencia de reacciones adversas con los antihistamínicos H1 orales de segunda generación y un valor relativamente menor a la dudosa mayor eficacia de algunos antihistamínicos H1 orales de vieja generación.
Anotaciones (o comentarios): La recomendación se sostiene sólo por una de nuestras tres guías base usadas en este documento, porque es la única que trata brevemente el tema de la urticaria aguda.87
Los antihistamínicos H1 se clasifican en primera y segunda generación (consulte el Capítulo 4). Como se comentó, los de primera generación causan somnolencia y tienen efectos anticolinérgicos, como sequedad de boca y retención de orina en personas con hiperplasia prostática. No deben recomendarse en pacientes que conducen o que precisan concentración en el trabajo y debemos advertirles que no tomen sedantes ni alcohol simultáneamente con los antihistamínicos, porque sus efectos se potencian (Powell 2007). Los antihistamínicos de segunda generación no sedantes o antihistamínicos con bajo grado de sedación han permitido mejorar la calidad de vida de los pacientes con urticaria. Los antihistamínicos de segunda generación también ejercen leves efectos antiinflamatorios, como la liberación de citocinas a partir de basófilos y células cebadas.1,88 En resumen, debido a su buen perfil de seguridad, los antihistamínicos de segunda generación deben considerarse la primera línea de tratamiento sintomático en urticaria (Cuadro 4.1). Aun así, se demostró que el tratamiento inicial de urticaria aguda en los departamentos de urgencias es con antihistamínicos H1 de primera generación y corticoesteroides, mientras que los antihistamínicos H1 de segunda generación sólo se administran a menos de 10% de los pacientes.13
5.5. En cuanto a los antihistamínicos H1 orales para el tratamiento de la urticaria aguda, en pacientes que no mejoran con las dosis recomendadas o en pacientes que tienen síntomas moderados-graves: ¿puede duplicarse o hasta cuadruplicarse la dosis?
Sí. Sugerencia: Para el tratamiento de la urticaria aguda en pacientes que no mejoran con las dosis recomendadas o en pacientes que tienen síntomas moderados-graves sugerimos duplicar o cuadruplicar la dosis habitual de algunos antihistamínicos H1 orales de segunda generación (recomendación débil| calidad de evidencia baja) (Zuberbier 2014, Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a la posible reducción de los síntomas de la urticaria con dosis mayores de varios antihistamínicos H1 de segunda generación –vea abajo– y un valor relativamente menor al posible aumento en los efectos adversos, especialmente la somnolencia con algunos de ellos. Los datos son extrapolados de la eficacia demostrada con dosis mayores en urticaria crónica, por ello, la calidad de la evidencia se califica baja.
Anotaciones (o comentarios): No deben administrarse antihistamínicos H1 orales de vieja generación en dosis mayores a las recomendadas. Hay algunos estudios que muestran el beneficio de una dosis mayor de antihistamínicos H1 orales de segunda generación en pacientes con urticaria crónica,35,89 pero se necesitan investigaciones en urticaria aguda. Un mayor progreso en materia de seguridad de estos medicamentos se logró mediante el desarrollo de la fexofenadina, bilastina y descarboxyloratadine (desloratadina), entre otros antihistamínicos de segunda generación, cuyo metabolismo es independiente del citocromo P450. La levocetirizina es el enantiómero activo de la cetirizina. Por tanto, donde está indicada la cetirizina, también se indica la levocetirizina como tratamiento eficaz (Zuberbier 2014).
5.6. Los corticoesteroides tópicos: ¿Son útiles para suprimir la aparición de síntomas de urticaria aguda?
No, Recomendación: Para el tratamiento de la urticaria aguda recomendamos no administrar corticoesteroides tópicos (recomendación fuerte| calidad de evidencia baja) (Zuberbier 2014)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la muy reducida eficacia de los corticoesteroides tópicos en esta enfermedad sistémica y a los posibles efectos adversos tópicos y un valor relativamente menor a su reducido efecto terapéutico.
Anotaciones (o comentarios): Los esteroides tópicos no tienen lugar en la urticaria crónica, aunque aún son prescritos para tal fin por algunos médicos mexicanos.
5.7. Para el tratamiento de la urticaria y angioedema aguda: ¿deben administrarse corticoesteroides orales en pacientes que no responden a otros tratamientos?
Sí, Sugerencia: Para el tratamiento de la urticaria aguda sugerimos administrar corticoesteroides orales en ciclos cortos en pacientes que no responden a otros tratamientos (recomendación débil| calidad de evidencia baja) (Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la eficacia de los corticoesteroides orales para reducir los síntomas de la urticaria y un valor relativamente menor a sus posibles efectos adversos cuando se administran por tiempo corto.
Anotaciones (o comentarios): Los corticoesteroides pueden considerarse cuando los síntomas no son controlados por los antihistamínicos solos o cuando se requiere un alivio sintomático rápido. Debe evitarse en lo posible la administración de corticoesteroides a largo plazo, pero si es inevitable, se debe administrar la dosis menor posible. Es más común que la vasculitis urticariana requiera tratamiento con corticoesteroides. Hay muy escasos estudios controlados de la administración de corticoesteroides en urticaria y angioedema agudos, pero su efectividad es generalmente aceptada (grado de recomendación B).
5.8. Para el tratamiento de la urticaria aguda en mujeres embarazadas: ¿Qué antihistamínicos H1 orales serán los más seguros para prescribir?
Sugerencia: En mujeres embarazadas con urticaria aguda sugerimos la administración de algunos antihistamínicos H1 orales, como loratadina y cetirizina para su tratamiento. (Recomendación débil | evidencia para eficacia en embarazo ausente) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007 parcialmente)
Valores y preferencias: Para esta recomendación se asigna un valor relativamente elevado al alivio de los síntomas con estos antihistamínicos H1 de segunda generación y un valor relativamente bajo a la teórica posibilidad de causar daño al feto con cualquier medicamento que se dé durante el embarazo.
Anotaciones (o comentarios): Cualquier tratamiento sistémico general debe evitarse en mujeres embarazadas, sobre todo en el primer trimestre. La clorfeniramina, loratadina y cetirizina se clasifican en categoría B por la Dirección de Alimentos y Fármacos de Estados Unidos. Por consiguiente, se recomienda que los antihistamínicos sólo deben prescribirse si son claramente necesarios y cuando onocidolos beneficios potenciales sobrepasen los riesgos cs para el feto. La dosis más baja de la loratadina es el antihistamínico de elección en el embarazo; otra opción es la clorfeniramina, pero causa sedación. Hay menos experiencia clínica con cetirizina en el embarazo, por lo que sólo se debe de considerar medicamento de segunda línea. (Zuberbier 2014, Sánchez-Borges 2012.) No se ha estudiado la seguridad al aumentar la dosis de estos antihistamínicos durante el embarazo.
5.9 Para el tratamiento de la urticaria aguda en mujeres en periodo de lactancia: ¿Qué antihistamínicos H1 orales serán los más seguros para prescribir?
Sugerencia: En mujeres en periodo de lactancia con urticaria aguda sugerimos algunos antihistamínicos H1 orales, como loratadina y cetirizina para su tratamiento. (Recomendación débil/evidencia para eficacia en embarazo ausente) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias: Para esta recomendación se asigna un valor relativamente elevado al alivio de los síntomas con estos antihistamínicos H1 de segunda generación y un valor relativamente bajo a la teórica posibilidad de causar daño al recién nacido con cualquier medicamento que se dé durante la lactancia.
Anotaciones (o comentarios): Las mismas consideraciones son válidas en principio para las mujeres embarazadas y que amamantan. Cantidades significativas de algunos antihistamínicos son secretadas a través de la leche y, a pesar de que no se conoce que sean dañinos, los fabricantes de cetirizina, ciproheptadina, desloratadina, fexofenadina, hidroxicina, loratadina y mizolastina advierten evitarlos durante la lactancia. Sólo deben prescribirse durante la lactancia cuando los beneficios sobrepasen a los riesgos del posible daño al niño y las dosis deben ser las menores posibles y con duración breve. Ambas, loratadina y cetirizina, aparentan ser más seguras con concentraciones bajas en la leche y cualquiera de estos medicamentos puede considerarse si se requiere. Con la clorfeniramina se ha reportado somnolencia y puede llegar a reducir la producción de leche. Consulte el Capítulo 4 para más comentarios al respecto, que aseguran la opinión generalmente favorable de los expertos en cuanto a la administración de antihistamínicos de segunda generación en la lactancia.
María Isabel Rojo-Gutiérrez
En el capítulo 4 y Anexo 4 ya se revisaron los medicamentos más prescritos en pacientes con urticaria, sus propiedades farmacológicas, mecanismos y utilidad. Este capítulo se enfoca en cómo administrar cada medicamento, en qué momento del tratamiento, para finalmente proponer un flujograma de tratamiento medicamentoso.
Tratamiento del paciente con urticaria crónica: preguntas clave
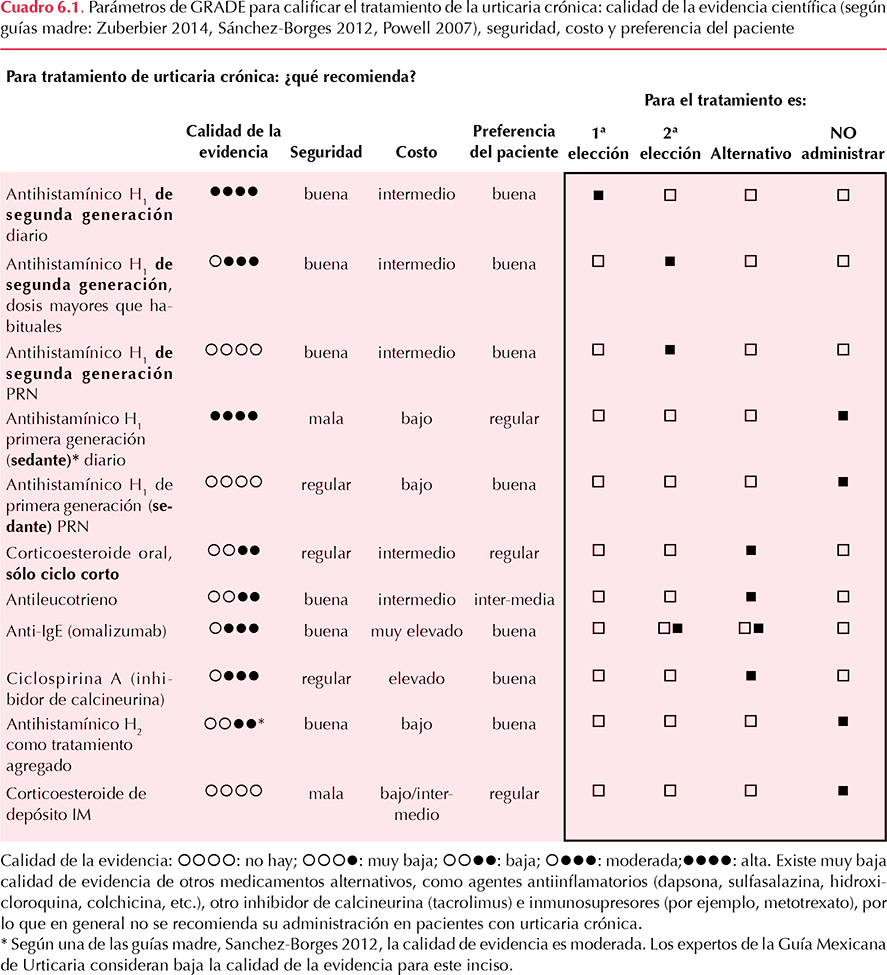

6.1 Para el tratamiento de la urticaria crónica en pacientes pediátricos y adultos: ¿la primera opción es un antihistamínico H1 oral?
Sí. Recomendación: Para el tratamiento de la urticaria crónica recomendamos la administración de antihistamínicos H1 orales de segunda generación (recomendación fuerte/calidad de evidencia alta) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la reducción de los síntomas de la urticaria y un valor menor a los posibles efectos adversos, cuya frecuencia es reducida con los antihistamínicos H1 de segunda generación.
Anotaciones: La urticaria crónica es un padecimiento que tiene como mecanismo principal la liberación de mediadores preformados y de neoformación. De estos mediadores la histamina es la más importante, por lo que los antihistamínicos son el pilar terapéutico.
Existen cuatro tipos de receptores de histamina (H1, H2, H3 y H4) en los que ésta puede tener efecto; sin embargo, los receptores H1 están ampliamente distribuidos y la piel es el sitio donde los encontramos más abundantes. Por ello, imposibilitar la acción de los mediadores de las células cebadas sobre el tejido blanco se convierte en el principal objetivo.
6.2. Para el tratamiento de la urticaria crónica en pacientes pediátricos y adultos: ¿se recomienda seguir administrando antihistamínicos H1 orales de primera generación?
No. Recomendación: Para el tratamiento de la urticaria crónica recomendamos que no se sigan administrando antihistamínicos H1 orales de primera generación (recomendación fuerte| calidad de evidencia alta) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la alta frecuencia de efectos adversos, secundaria a los antihistamínicos de primera generación, y un valor relativamente menor a su buen efecto antihistamínico.
Anotaciones: Aunque la prescripción de antihistamínicos H1 orales de primera generación todavía es muy frecuente en nuestro país, no se recomienda su administración para el tratamiento de mantenimiento de los pacientes con urticaria crónica. En casos aislados se podría considerar su administración por tiempo corto.
6.3. Ante la mala respuesta a los antihistamínicos H1 orales: ¿se requiere aumentar la dosis de los mismos de dos hasta cuatro veces?
Sí. Recomendación: Para el tratamiento de la urticaria crónica en pacientes que no mejoran con las dosis recomendadas o en pacientes que tienen síntomas moderados-graves recomendamos duplicar y hasta cuadruplicar la dosis habitual de algunos antihistamínicos H1 orales de segunda generación (recomendación fuerte| calidad de evidencia moderada) (Zuberbier 2014, Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la reducción de los síntomas de la urticaria con mayores dosis de ciertos antihistamínicos H1 orales de segunda generación y un valor menor a los posibles efectos adversos, sobre todo somnolencia, cuya frecuencia se incrementa al aumentar la dosis.
Anotaciones: Por el momento, la prescripción de antihistamínicos H1 orales de segunda generación a dosis elevadas se basa eson buena opción antes de pasar a otros escalones terapéuticos. Existen algunos estudios publicados recientemente de siete antihistamínicos H1 de segunda generación quen el elevado perfil de seguridad de estos fármacos. Por ello mostraron mayor control de la urticaria crónica al prescribir dosis dobles, a saber bilastina, cetirizina, desloratadina, ebastina, fexofenadina, levocetirizina y rupatadina. Tres de ellos han mostrado la mejor eficacia al cuadruplicar la dosis, a saber desloratadina, levocetirizina y bilastina. Rupatadina mostró mayor eficacia con dosis cuádruple en un estudio ex vivo.
Por ello se recomienda en ocasiones elevar la dosis dos a cuatro veces. Al aumentar la dosis no es recomendable combinar con otros medicamentos que utilizan el citocromo p450 en su metabolismo, excepto desloratadina, levocetirizina, bilastina y fexofenadina, que no son metabolizados en el hígado.
6.4. Una vez que se logra controlar el paciente con urticaria crónica con la administración diaria de un antihistamínico H1 de segunda generación: ¿Es recomendable indicar la administración del antihistamínico por razón necesaria?
No. Recomendación. En pacientes con urticaria crónica que están bien controlados con la administración diaria de un antihistamínico H1 de segunda generación sugerimos seguir con la administración diaria del mismo. (Recomendación fuerte | calidad de evidencia alta, Zuberbier 2014, Powell 2007, Opinión de Expertos Mexicanos)
Anotaciones: Se ha documentado que cuando existe histamina en concentraciones elevadas en el microambiente, el número de receptores H1 se aumenta. Esto es una de las expresiones de la inflamación mínima continua. Por ende, es probable que este proceso de inflamación mínima continua se pueda reducir con la administración de mantenimiento diario de un antihistamínico H1.
6.5. En pacientes con urticaria que padecen insomnio por prurito nocturno: ¿debe prescribirse un antihistamínico H1 oral de primera generación?
No. Sugerencia: En pacientes con urticaria que padecen insomnio por prurito nocturno sugerimos administrar un hipnótico en vez de un antihistamínico H1 oral de primera generación para facilitar que el paciente concilie el sueño (recomendación débil| calidad de evidencia baja, Opinión de Expertos Mexicanos)
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a la posible alteración de la calidad del sueño como efecto adverso de los antihistamínicos H1 de primera generación (consulte el Capítulo 4) y un valor relativamente menor al efecto sedante y la reducción del prurito logrados con el antihistamínico H1 de primera generación.
Anotaciones (o comentarios): en casos aislados con insomnio por prurito grave nocturno se podría justificar la administración de hidroxizina o doxepina a dosis bajas antes de la noche por tiempo limitado.
6.6. En la urticaria crónica, como manejo de primera línea o de mantenimiento: ¿Está justificada la administración de esteroides sistémicos de mantenimiento?
No. Recomendación: Para el tratamiento de la urticaria crónica sugerimos no administrar corticoesteroides orales para el tratamiento de primera línea o de mantenimiento. (Recomendación débil| calidad de evidencia baja) (Zuberbier
2014, Sánchez-Borges 2012)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la alta frecuencia de efectos adversos sistémicos con la administración prolongada de corticoesteroides sistémicos y su efecto benéfico sólo pasajero y un valor relativamente menor a la eficacia de los corticoesteroides orales para reducir temporálmente los síntomas de la urticaria. En ocasiones pueden prescribirse sólo en ciclos cortos durante las exacerbaciones.
Anotaciones: Los glucocorticoides son sustancias antiinflamatorias y antialérgicas derivados del cortisol. Su uso terapéutico tiene varios mecanismos de acción que justifican su prescripción (consulte el Capítulo 4). Un curso corto de prednisona (de cinco a siete días a razón de 0.5-1 mg/kg de peso/ día) puede prescribirse en caso de exacerbaciones graves de urticaria crónica, especialmente cuando se acompaña de angioedema. (Sánchez-Borges 2012.) Su administración crónica causa múltiples efectos secundarios, por lo que sólo están indicados en ciclos cortos, únicamente en exacerbaciones y lo mínimo necesario para el control. Además, se prefieren corticoesteroides con mínimos efectos glucocorticoide y mineralocorticoide. No cambian la evolución natural de la enfermedad, por tanto, se recomienda como tratamiento de tercera línea.
6.7. En pacientes con urticaria crónica resistente al control con antihistamínicos aun en dosis mayores: ¿Es útil agregar antileucotrienos al tratamiento de mantenimiento?
Sí. Sugerencia: En caso de urticaria crónica resistente a dosis elevadas de antihistamínicos H1
orales de segunda generación sugerimos agregar antileucotrienos como tratamiento de segunda línea (recomendación débil| calidad de evidencia baja) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Para esta sugerencia se asigna un valor relativamente elevado a su efecto benéfico para algunos pacientes selectos con urticaria crónica y a su alta seguridad y un valor relativamente menor al dudoso efecto benéfico en otros pacientes.
Anotaciones (o comentarios): La efectividad de estos medicamentos se ha reportado en cinco estudios aleatorios o estudios doble ciego relativamente pequeños, cuyos resultados han sido positivos en cuatro de cinco. Una revisión reciente de este tema llegó a la conclusión de que los antileucotrienos podrían ser efectivos en subgrupos de pacientes con urticaria crónica asociada con la aspirina o intolerancia a alimentos, pero no en otros pacientes con urticaria espontánea crónica. En conjunto, la evidencia existente de su eficacia es limitada y el grado de recomendación para su administración es bajo. Se puede probar un ciclo de unas semanas de antileucotrienos como tratamiento adicional a los antihistamínicos H1 en pacientes con urticaria crónica con y sin autorreactividad (ASST positivos), que no responden a los antihistamínicos en dosis altas, en vista de su excelente seguridad.77,79-92
6.8. ¿Son útiles los inhibidores de la calcineurina (ciclosporina A) de manera sistémica en la urticaria crónica resistente?
Sí: Sugerencia. Para el tratamiento de la urticaria crónica resistente a dosis elevadas de antihistamínicos H1 orales de segunda generación sugerimos agregar ciclosporina A como tratamiento de terecera línea (recomendación débil| calidad de evidencia moderada) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la eficacia en la reducción de síntomas de la ciclosporina A en algunos pacientes con urticaria crónica resistente y un valor relativamente bajo a sus posibles efectos adversos moderados y su costo elevado.
Anotación: Es un tratamiento efectivo, pero con toxicidad; indicado de tercera línea sólo en ciertos casos. Los fenómenos de degranulación involucran una entrada e Ca++ a las células, que se liga a la calmodulina, con la que forma un complejo que activa a la fosfatasa de calcineurina. La calcineurina activada facilita la síntesis de citocinas (IL-2, IL-3, IL-4), factor estimulante de las colonias de granulocitos y macrófagos (GM-CSF), factor de necrosis tumoral (TNF), porque induce la trascripción de genes de estas citocinas. Esta misma actividad ocurre en otro tipo celular, como los mastocitos, donde el producto final es la liberación de histamina, prostaglandinas, leucotrienos y tromboxanos, por lo que los inhibidores de la calcineurina, como la ciclosporina, pueden ser no sólo eficaces controlando estos procesos, sino también un ahorrador de esteroides en casos graves.81,82
6.9. ¿Se recomienda la administración de anticuerpos monoclonales anti-IgE en pacientes con urticaria crónica resistente?
Sí: Sugerencia. Para el tratamiento de la urticaria crónica resistente a dosis elevadas de antihistamínicos H1 orales de segunda generación y tratamientos de segunda línea adicionales, sugerimos agregar omalizumab como tratamiento de tercera línea (recomendación débil| calidad de evidencia alta) (Zuberbier 2014)
Valores y preferencias subyacentes: Para esta recomendación se asigna un valor relativamente elevado a la alta eficacia de omalizumab en el control de los síntomas de urticaria crónica resistente y un valor relativamente bajo a su alto costo y los efectos adversos descritos en un porcentaje muy reducido de pacientes, que incluyen anafilaxia tardía.
Anotación: Los anticuerpos monoclonales contra la IgE son capaces de bloquear a la misma, para que ésta no se una a su receptor y, en los casos de enfermedades alérgicas, ser una herramienta terapéutica eficaz para evitar este fenómeno, además, se sabe que el bloqueo de la IgE libre evita su unión al receptor de alta afinidad, lo que condiciona la regulación a la baja de ese receptor y de esta manera se evita la degranulación inducida por anticuerpos anti FceRI o contra la IgE, que son mecanismos partícipes frecuentemente en las urticarias autoinmunitarias. Por otro lado, este receptor parece estar vinculado con receptores de superficie que pueden inhibir la transcripción celular; sin embargo, estos mecanismos aún no se han aclarado. La administración de omalizumab ha demostrado eficacia en urticaria crónica espontánea incluso en casos de que no pueda demostrarse el origen. No obstante, el alto costo reduce su capacidad de administración en muchos casos, por lo que se considera de tercera línea.83,85
6.10. ¿Son útiles los inmunosupresores como la sulfasalazina, dapsona, mofetil micofenolato, metotrexato, etc. en urticaria crónica resistente?
Si: Sugerencia. Para el tratamiento de la urticaria crónica resistente a dosis elevadas de antihistamínicos H1 orales de segunda generación y tratamientos de segunda y tercera líneas adicionales, sugerimos evaluar otros tratamientos alternativos (recomendación débil/calidad de evidencia baja) (Zuberbier 2014, Sánchez-Borges 2012, Powell 2007)
Los inmunosupresores han demostrado eficacia para el control de los síntomas de pacientes con urticaria crónica. Sin embargo, debido a los efectos secundarios que éstos causan en niños y en adultos, se recomienda no administrarlos de manera regular y sólo dejarlos como tratamiento alternativo y en ciertos casos hasta haber agotado los otros recursos recomendados.1,38,57,74,93
En este documento se presentan sugerencias y recomendaciones con respecto a la urticaria, según la nueva clasificación que consiste en ronchas-habones, angioedema o ambos. La guía se desarrolló en varias etapas y según lineamientos internacionales para transculturización de guías. Un grupo base determinó el alcance de la guía, evaluó guías preexistentes y seleccionó entre ellas las tres mejores, para formular preguntas clínicas clave y sus contestaciones. Posteriormente se ajustaron las contestaciones en forma de sugerencia o recomendaciones con la colaboración del grupo más amplio de expertos, que proceden de cuatro gremios de especialistas alergólogos y dermatólogos. Finalmente se ajustó el borrador final con el grupo amplio de desarrollo de guía, que además del grupo base y los expertos se conforma de médicos de primer contacto.
Esta estructura de trabajo permitió elegir entre las guías existentes las mejores, adaptables a nuestro medio. La colaboración entre expertos y médicos de primera línea permitió ajustarlas a la realidad mexicana, de tal modo que sin la necesidad de una búsqueda exhausta de bibliografía original y su evaluación en metanálisis, se logró elaborar una guía de alta calidad con una base amplia de aceptación entre gremios de médicos expertos y de primer contacto.
La elaboración de una guía con este método ADAPTE tiene también sus restricciones. Para las recomendaciones y sugerencias no se puede agregar evidencia nueva de estudios recientemente publicados, porque toda la evidencia que puede ser utilizada para una guía transculturizada tiene que venir de la(s) guía(s) base.
Además, no se pueden abordar facetas de la enfermedad no cubiertas en las guías madre. Al desarrollar la Guía Mexicana de Urticaria 2014 los investigadores se toparon con estos dos inconvenientes. El primero se solucionó parcialmente, ocupando los párrafos de ‘anotaciones’ para comentar acerca de bibliografía nueva, no incluida en las guías base. Para solucionar el segundo punto, por ejemplo en cuanto a detalles del diagnóstico y tratamiento de urticaria aguda, especialmente en niños, no incluidos en ninguna de las tres guías base, se decidió consultar una cuarta guía de alta calidad (Pite y colaboradores17) como fuente para emitir sugerencias y recomendaciones.
El producto final parece ser una guía muy completa, pero al mismo tiempo amigable, debido a las múltiples figuras y cuadros en los que la información está plasmada y sintetizada. Los anexos complementan la guía con un cuestionario diagnóstico dirigido, cuestionarios validados para evaluación de la gravedad y de la calidad de vida en pacientes con angioedema, una lista de pruebas para determinar urticaria física y finalmente una descripción a detalle de tratamientos alternativos.
La guía será vigente por un máximo de cinco años.
Los autores, y en especial los integrantes del grupo base, queremos expresar nuestra gratitud hacia nuestro compañeros alergólogos-dermatólogos, los doctores Marcus Maurer y Mario Sánchez-Borges, reconocidos expertos en urticaria en todo el mundo, por la minuciosa revisión del contenido de este documento y sus sugerencias para mejorarlo. También agradecemos a la señorita Laura Diego y Miriam Rodríguez por su apoyo en los detalles administrativos de la guía.




Medicamentos antiinflamatorios (colchicina, hidroxicloroquina, dapsona, sulfasalazina, metotrexate)
Colchicina
Útil en pacientes con urticaria con reacción inflamatoria neutrofílica y pacientes con vasculitis urticariana. Tiene efectos secundarios importantes por lo que se considera tratamiento alternativo, no de primera elección.1 Algunos estudios la reportan con buena eficacia, principalmente como ahorrador de esteroides, a dosis de 0.6 mg cada 12 h en pacientes con urticaria vasculítica.2,3
Conclusión: no hay estudios suficientes que demuestren ampliamente su eficacia y seguridad por lo que su administración es limitada
Hidroxicloroquina
Su mecanismo de acción es poco conocido, pero es capaz de interrumpir la trasmisión de señales dependiente de calcio que cruza con los receptores de las células T e interrumpe el procesamiento de antígenos, reduce la quimiotaxis de neutrófilos al igual que otros antimaláricos. Principalmente se prescribe a pacientes con vasculitis concomitante por poseer un efecto ahorrador de esteroides.4 Se requiere administrar durante 4 a 8 semanas antes de evaluar la respuesta. Dosis: 400 mg al día divididos en dos dosis. Esa dosis no sólo alivió algunos casos, sino que además permitió la reducción en los medicamentos concomitantes.5,6
Conclusión: no hay estudios suficientes que demuestren ampliamente su eficacia y seguridad, por lo que su administración es limitada. Además, hay que evaluar periódicamente el fondo de ojo.
Dapsona
La dapsona actúa sobre los polimorfonucleares (PMN) inhibiendo su sistema de mieloperoxidasa y actividad lisosomal, la generación de radicales libres, la quimiotaxis y la adherencia, por lo que se considera un antimicrobiano con efectos antineutrofílicos predominantes.2
En algunos estudios, los pacientes que recibieron 100 mg de dapsona diariamente durante semanas reportaron disminución significativa del prurito y los habones y, en general, mejoraron las calificaciones en la escala visual análoga de severidad de los síntomas a las tres y seis semanas de tratamiento.7
Conclusión: los estudios demuestren eficacia y seguridad; sin embargo, no hay estudios suficientes que avalen su recomendación. Su administración prácticamente se reduce a pacientes con vasculitis urticariana.
Sulfasalazina
La sulfasalazina es un antiinflamatorio derivado del ácido 5-aminosalicílico, capaz de inhibir la degranulación mediada por IgE de las células cebadas, con la subsecuente reducción en la producción de leucotrienos y prostaglandinas. Además, inhibe la proliferación de linfocitos B.
Existen reportes de series de casos en pacientes con urticaria crónica tratados con sulfasalazina, que iniciaron con una dosis de 500 mg diarios y aumentaron 500 mg de manera semanal hasta alcanzar el control satisfactorio. La respuesta terapéutica generalmente ocurrió en el primer mes y las dosis mayores de 2 g/d no ofrecieron beneficio adicional. También se ha reportado eficacia con la sulfasalazina en urticaria-angioedema por presión retardada.2,8,9
Conclusión: los estudios demuestran eficacia y seguridad en pacientes resistentes al tratamiento; sin embargo, la evidencia es de baja calidad.
Metotrexato
El metotrexato es un tratamiento útil contra la urticaria crónica dependiente de esteroides, cuyos efectos benéficos pueden ser antiinflamatorios e inmunosupresores. Por consiguiente, puede ser eficaz en el control de la urticaria crónica independientemente del mecanismo patogénico, sea autoinmunitaria o no.
El efecto antiinflamatorio consiste en el aumento de las concentraciones de la adenosina, que inducen la apoptosis en las células T CD4+ activadas y la disminución en la quimiotaxis de los neutrófilos. El metotrexato ha demostrado efecto reductor de esteroides. Se requiere vigilancia extensiva y frecuente con metotrexato debido a los múltiples y frecuentes efectos secundarios.2,10
Conclusión: Algunos estudios demuestren eficacia, pero los efecos secundarios son frecuentes y graves, por lo que su administración queda restringida a un exhaustivo control; no se recomienda.
Otros agentes inmunosupresores: ide la calcineurina
Tacrolimus
También es un inhibidor de la calcineurina y se ha administrado con éxito para el tratamiento de la urticaria crónica corticodependiente a dosis de 0.5-2 mg/kg/día, dividida en dos tomas.11 El tacrolimus a dosis bajas durante 12 semanas se sugiere como una opción de tratamiento para los pacientes con urticaria crónica espontánea grave.12
Conclusión: no hay estudios suficientes que demuestren ampliamente su eficacia y seguridad.
Mofetil micofenolato
Inhibe la inosina-monofosfato deshidrogenasa, con lo que agota los nucleótidos derivados de guanosina, induciendo la apoptosis de linfocitos T activados. Uno de los estudios más conocidos es el de Shahar y su grupo, efectuado en pacientes con urticaria crónica con escasa respuesta a los antihistmínicos, corticoesteroides o ambos. Los autores administraron mofetil micofenolato a dosis de 1,000 mg cada 12 horas durante doce semanas. Obtuvieron resultados favorables en cuanto a la eficacia y seguridad.13 Sin embargo, no existen más estudios al respecto.
Conclusión: no hay estudios suficientes que demuestren ampliamente su eficacia y seguridad por lo que su administración es limitado.
Otros agentes biológicos en urticaria crónica
Inmunoglobulina intravenosa
Los infores de casos de urticaria crónica con ASST positiva reportan que 9 de 10 pacientes respondieron a la dosis de 0.4 g/kg/día durante cinco días consecutivos y en tres casos se observó la remisión prolongada después del seguimiento de incluso tres años. Sin embargo, otros estudios no reportan grandes beneficios de la inmunoglobulinas intravenosas, lo que indica que el costo no necesariamente refleja el beneficio.7,14,15
Conclusión: es eficaz y segura, pero de alto costo y los pocos estudios en urticaria crónica limitan su administración.
Otros biológicos
Se ha estudiado la eficacia de otros biológicos en el tratamiento de la urticaria crónica espontánea, que incluyen anticuerpo para CD20 o rituximab, que es un anticuerpo monoclonal que destruye las células B y, por tanto, reduce la producción de anticuerpos. La experiencia disponible de la administración de rituximab en urticaria crónica es limitada; sin embargo, en un reporte de pacientes resistentes a antihistamínicos H1 orales dos pacientes mejoraron y en tres fue ineficaz. El anti-TNF-a, y anti-IL-1 también se han prescrito; sin embargo, los resultados no han sido alentadores, principalmente cuando se evalúa roncha y prurito como dato de eficacia. Sólo en el control de la inflamación han dado resultados parciales, como en el síndrome de Schnitzler.16
Conclusión: el nivel de evidencia es bajo.