Revista Alergia México Volumen 62, Núm. 2, abril-junio, 2014
Recibido: 18 de noviembre 2014
Aceptado: 28 de enero 2015
Este artículo debe citarse como: Rojas-Ramos E, Martínez-Jiménez NE, Verdejo-Hernández B, Vázquez G. Expresión de CD152 y CD137 en células T reguladoras de pacientes con rinitis y asma bronquial. Revista Alergia Méx 2015;62:118-124.
Expression of CD152 and CD137 on T regulatory cells in rhinitis and bronchial asthma patients
Enrique Rojas-Ramos,1 Norma E Martínez-Jiménez,3 Billy Verdejo-Hernández,4 Gilberto Vázquez,2
1Servicio de Inmunología Clínica y Alergia.
2Servicio de Patología.
Hospital Regional 1º de Octubre, Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado, México, DF.
3Servicio de Inmunología Clínica y Alergia, Hospital Ángeles Lindavista, México, DF.
4Laboratorio Clínico, Hospital Juárez de México, México, DF.
Correspondencia: Dra. Norma E Martínez Jiménez. Servicio de Inmunología Clínica y Alergia, Hospital Ángeles Lindavista, Av. Río Bamba 639, Torre de Consultorios. Consultorio 435, 07760 México, DF. normatinez2722@hotmail.com
Antecedentes: la rinitis alérgica y el asma bronquial son enfermedades inflamatorias cuya prevalencia ha aumentado en las últimas dos décadas. Los estudios de la respuesta inflamatoria en estas enfermedades muestran que las células T reguladoras (Treg) participan en la tolerancia inmunológica. La expresión de CTLA-4 (CD152) se asocia con la actividad funcional de esta población y la expresión de 4-1BB (CD137) tiene un papel controvertido.
Objetivo: determinar la existencia de CTLA-4 y 4-1BB en las células Treg en sangre periférica de pacientes con rinitis, asma, o ambas.
Material y método: estudio transversal comparativo en el que se reclutaron tres grupos de pacientes: 20 sujetos con rinitis alérgica, 17 sujetos con asma bronquial y 17 con ambos padecimientos. Se formó un grupo control de 19 sujetos sanos. Se analizó la frecuencia de células Treg en sangre periférica y la expresión de CD152 y CD137 en los diferentes grupos mediante citometría de flujo.
Resultados: se encontró menor frecuencia estadísticamente significativa de células Treg (CD4+, CD25altas y FoxP3+) en los grupos de sujetos con: asma bronquial (p<0.001) y en el grupo de rinitis alérgica con asma bronquial (p<0.05) respecto del grupo de sujetos sanos. Los pacientes con asma bronquial únicamente tuvieron mayor frecuencia de células Treg que expresan CD152 (p <0.01) y CD137 (p<0.01) respecto del grupo control.
Conclusiones: los sujetos con asma bronquial y rinitis alérgica y asma bronquial únicamente tienen deficiencia de Treg CD4+, CD25altas y FoxP3+ en sangre periférica y los sujetos con asma bronquial tienen mayor frecuencia de células Treg que expresan CD152 y CD137.
Palabras clave: rinitis alérgica, asma bronquial, células T reguladoras, CD152, CD137.
Background: Allergic rhinitis and bronchial asthma are inflammatory conditions that have increased in prevalence over the past two decades; studies of the inflammatory response in these diseases have determined that T regulatory cells (Treg) have been considered as responsible for allergens tolerance. The expression of CTLA-4 (CD152) in Treg is associated with the functional activity of this population, moreover the expression of 4-1BB (CD137) has a controversial function.
Objective: To determine the existence of CTLA-4 and 4-1BB in Treg cells in peripheral blood of patients with rhinitis and/or asthma.
Material and method: A comparative cross-sectional study was done with three groups of patients: 20 subjects with allergic rhinitis, 17 subjects with bronchial asthma and 17 subjects with both disorders; 19 healthy subjects conformed the control group. The frequency of Treg (CD4+, FoxP3+ and CD25hight) and the expression of CD152 and CD137 in these cells were assessed by flow cytometry in peripheral blood.
Results: We found that the group of subjects with bronchial asthma (p<0.001) and allergic rhinitis bronchial asthma (p<0.001) showed a significantly lower percentage of Treg (CD4+, CD25hight and FoxP3+) in peripheral blood compared to the healthy subjects controls. Only the group of subjects with bronchial asthma showed a significantly higher percentage of CD152+ (p<0.01) and CD137+ (p<0.01) Treg compared to control group.
Conclusions: Subjects with bronchial asthma and bronchial asthma and allergic rhinitis disorders have a deficiency of CD4+, CD25hight and FoxP3+ Treg in peripheral blood; however, subjects with bronchial asthma had a higher frequency of CD152+ and CD137+ Treg cells.
Key words: allergic rhinitis, bronchial asthma, T regulatory cells, CD152, CD137.
La rinitis alérgica es el padecimiento respiratorio crónico más frecuente en todo el mundo, se estima que alrededor de 600 millones de personas sufren esta enfermedad; es un problema de salud pública que está relacionado frecuentemente con asma bronquial.1-4 El asma es una de las enfermedades crónicas comunes en el mundo, se estima que alrededor de 300 millones de personas la padecen y se ha vuelto más común en niños y adultos en todo el mundo en las últimas décadas.5
El asma es un síndrome complejo con muchos fenotipos clínicos en adultos y niños, sus características principales incluyen un grado variable de obstrucción al flujo aéreo, hiperreactividad de las vías respiratorias e inflamación eosinofílica y no eosinofílica.2 En el asma bronquial y en la rinitis alérgica existe una respuesta exagerada del sistema inmunitario a sustancias comunes del medio ambiente o alergenos, donde las células T tienen un papel central. Las células T del subtipo cooperadoras tipo 2 (Th2) están implicadas principalmente en el proceso de esta enfermedad, en asociación con citocinas como interleucinas 4 y 13 (IL-4 e IL-13). Sin embargo, existe evidencia creciente que apoya que las células T reguladoras (Treg) participan en estos procesos; los avances recientes en la identificación y clasificación de las células Treg muestran una función decisiva en el mantenimiento de la tolerancia inmunológica contra los alergenos. Se han descrito diferentes poblaciones de células T que suprimen o regulan la respuesta inmunitaria, ya sea generadas durante la ontogenia, como una parte normal del sistema inmunitario, llamadas Treg naturales que expresan un fenotipo CD4+, CD25altas y Foxp3+, o en respuesta a la exposición antigénica particular, conocidas como Treg inducibles que se asocian con un inmunofenotipo de CD4+, Foxp3+ y son secretoras de IL-10.6
Estas células Treg pueden producir IL-10, TGF-β o ambos, con lo que logran la mayor parte de su actividad supresora; la existencia de las células Treg se ha asociado con menor grado de manifestaciones clínicas en las enfermedades alérgicas.6-8
Hay evidencia de que el número o función de las células Treg son deficientes en pacientes con enfermedad atópica. En trabajos recientes se han extendido estos hallazgos: en la vía aérea del paciente con asma la expresión Foxp3 fue reducida y la función supresora de células Treg fue deficiente.8 Asimismo, Thunberg y su grupo mostraron que la expresión de FoxP3 se correlaciona con la función supresora de estas células y hay mayor frecuencia de estas células después de la provocación con el alergeno. Hay datos que sugieren que las células Treg son reclutadas en el pulmón como parte de una respuesta temprana ante la provocación del alergeno para controlar la respuesta inflamatoria en el asma.9
La molécula CTLA-4 (CD152) es un receptor que pertenece a la misma familia que la molécula CD28 y se une a los mismos ligandos: B7.1 (CD80) y B7.2 (CD86). CTLA-4 por lo general se localiza intracelularmente y se expresa con rapidez en la superficie de la célula en el sitio de la interacción entre la célula T y la célula presentadora de antígenos, donde puede inhibir los eventos tempranos de activación de la célula T. Además de la competencia con los ligandos CD80 y CD86, CTLA-4 contrarresta la señal positiva de CD28 por envío de una señal negativa que restringe la producción autocrina de la IL-2 e inhibe la progresión del ciclo celular.10,11 Recientemente se propuso que el receptor CTLA-4 tiene un papel funcional en la actividad de las células Treg, por lo que se le ha considerado dentro de su inmunofenotipo.12 Read y su grupo demostraron que la expresión CTLA-4 no es sólo una característica fenotípica de células Treg, sino que su existencia en células Treg CD4+CD25+ desempeña un papel importante en la actividad funcional de esta población.1,13
La molécula 4-1BB (CD137) es miembro de la familia del receptor TNF, es un antígeno presente en células T activadas (CD4 y CD8), células asesinas naturales y las células dendríticas, es una molécula coestimuladora que induce la activación y la proliferación de la célula T preferentemente hacia una respuesta tipo Th1 y proliferación de la célula T CD8, además de incrementar la supervivencia de células T activadas y suprimir la cooperación de célula T CD4 durante la respuesta inmunitaria humoral dependiente de la célula T.14-16 El efecto inhibitorio del anticuerpo monoclonal anti-CD137 en la hiperreactividad de la vía aérea y la inflamación se asoció con una disminución significativa de las citocinas tipo Th2 (IL-4, IL-5, IL-10 e IL-13), mismas que tienen un papel importante en el desarrollo de la hiperreactividad de la vía aérea y la inflamación en el asma alérgica.17
De manera interesante, varios estudios han encontrado que la señalización a través de 4-1BB puede favorecer la proliferación, la supervivencia, o ambas, de las células Treg naturales (CD4+ CD25+, Foxp3+) in vitro, principalmente en presencia de IL-2.18,19 Esto sugiere que un subconjunto de células Treg podría utilizar estos sistemas de receptor como medio para sobrevivir y persistir como una población; sin embargo, los ratones deficientes de 4-1BB tienen cifras normales de células Treg.19 Otros estudios han demostrado que los ligandos de 4-1BB pueden reducir la actividad supresora de las células Treg naturales in vivo; los experimentos en un modelo murino de inflamación intestinal y los modelos de rechazo alogénico de médula ósea y trasplante de la piel apoyan estas conclusiones.20
El objetivo de este estudio es determinar la existencia de CTLA-4 y 4-1BB en las células Treg en sangre periférica de pacientes con rinitis, asma o ambas.
Estudio transversal comparativo en el que se reclutaron 73 pacientes consecutivos que acudieron al Servicio de Inmunología Clínica y Alergia del Hospital Ángeles Lindavista; todos los pacientes fueron casos incidentes, de uno y otro sexo; 17 sujetos padecían sólo asma bronquial, 20 sujetos padecían sólo rinitis alérgica, 17 sujetos padecían asma bronquial y rinitis alérgica y 19 sujetos sin síntomas de ningún padecimiento activo se consideraron controles sanos. Para su selección se tuvo en cuenta el cuadro clínico; el asma se clasificó de acuerdo con los criterios de la Iniciativa Global del Asma (GINA)4 y la rinitis alérgica, de acuerdo con la Iniciativa de Rinitis Alérgica y su Impacto en el Asma (ARIA).2 De acuerdo con las recomendaciones de ARIA, la rinitis se clasificó como leve y moderada-severa con base en los síntomas, e intermitente y persistente con base en la duración de los mismos. En este estudio la rinitis fue persistente.
El asma, de acuerdo con las guías GINA, se clasificó como no controlada, parcialmente controlada y controlada. Todos los pacientes tuvieron elevación de la IgE sérica total de acuerdo con su valor de referencia y sus pruebas cutáneas fueron positivas principalmente a ácaros de polvo casero (Dermatophagoides pteronisinnus y farinae) mediante método por punción, que se realizaron de acuerdo con las guías de la Academia Europea de Alergia e Inmunología Clínica). Ningún paciente había recibido tratamiento con inmunoterapia con alergenos. Los pacientes que no tuvieran cualquiera de estos dos datos positivos se excluyeron del análisis. Todos los participantes firmaron el consentimiento informado para la realización del protocolo y éste fue aprobado por el comité local de ética.
Análisis de citometría de flujo
La sangre periférica de los participantes se analizó con citometría de flujo de cuatro colores (FACSCalibur, BD Biosciences, CA, Estados Unidos). Para determinar el porcentaje de células T CD4+CD25altas, que expresan CD152 y CD137, se incubaron durante 15 minutos en oscuridad a temperatura ambiente, alícuotas de 200 µL de sangre total con anticuerpos monoclonales de ratón conjugados con colorantes fluorescentes: anti-CD4 conjugado con FITC, anti-CD25 conjugado con APC, anti-CD137 conjugado con PECy7 y anti-CD152 conjugado con PECy7 (BD Biosciences, CA, Estados Unidos). Cada muestra fue lisada con 2 mL de solución de lisis (BD FACS Lysing Solution, BD Biosciences, CA, Estados Unidos) durante 10 minutos, posteriormente se lavó con 2 mL de solución (BD FACS Flow, BD Biosciences, CA, Estados Unidos). El marcador intracelular FoxP3 en células T CD4+CD25altas se evaluó utilizando el paquete Staining Treg Humanas (BD Biosciences, CA, Estados Unidos), de acuerdo con las especificaciones del fabricante. Se utilizó el programa Cell Quest Pro 6.0® (Biosciences, CA, Estados Unidos) para la adquisición y el análisis. En todas las muestras se adquirieron al menos 200,000 células T CD4+, las células T CD4+CD25altas se definieron como células T CD4+ con intensidad de fluorescencia de CD25 > 1 x 102, en una escala logarítmica.
Análisis estadístico
Se aplicó la prueba de Kruskal-Wallis y el método de Dunn para comparar los porcentajes de expresión de las moléculas FoxP3, CD152 y CD137 en células Treg (CD4+CD25altas) entre los diferentes grupos utilizando el programa GraphPad Prism 5.0 (GraphPad, California, Estados Unidos). Los valores de p<0.05 se consideraron estadísticamente significativos. Los datos se expresan como gráficos de caja, las líneas horizontales representan la media, las cajas muestran los percentiles 25 y 75 y las barras muestran los percentiles 10 y 90.
Se estudiaron 73 pacientes consecutivos de uno y otro sexo (30 hombres y 46 mujeres), con edades de 5 a 46 años, con media de edad de 18.3±11.3 años. De los 17 pacientes con asma bronquial, la media de edad fue de 19.6±13.7, en el grupo de 17 pacientes con asma bronquial y rinitis la media de edad fue de 16.2±10, en los 20 pacientes con rinitis la media de edad fue de 17.7±9.1 y en los 19 sujetos que conformaron el grupo control, la media de edad fue de 19.5±12.6 años; las medias de edad no tuvieron significación estadística.
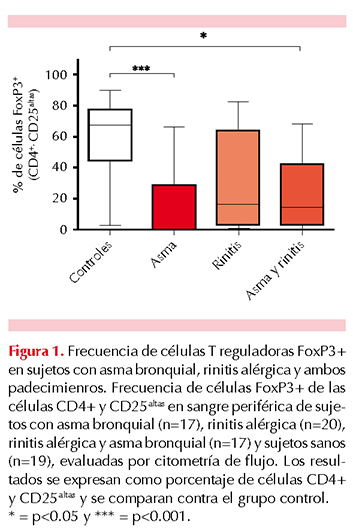
La frecuencia de células CD4+ y CD25altas en pacientes con asma bronquial fue de 1.9±0.4%, en los pacientes con rinitis fue de 1.8±1.7%, en los pacientes con ambos padecimientos fue de 1.7±0.3% y en grupo control fue de 1.6±0.3, no se encontró diferencia estadísticamente significativa en la frecuencia de células CD4+ y CD25altas en los cuatro grupos de estudio (p=0.996). Sin embargo, la frecuencia de expresión de FoxP3+ de las células CD4+ y CD25altas fue significativamente menor en el grupo de pacientes con asma bronquial (15.6±4.8%, p≤0.001) y en el grupo de pacientes con asma bronquial y rinitis alérgica (21.2±5.7%, p≤0.05), respecto del grupo control de sujetos sanos (5.46±7.2%). No se encontraron diferencias significativas en el grupo de sujetos con rinitis alérgica (30.5±6.8%) respecto del grupo control. Tampoco hubo diferencia significativa entre los grupos de pacientes alérgicos (Figura 1).

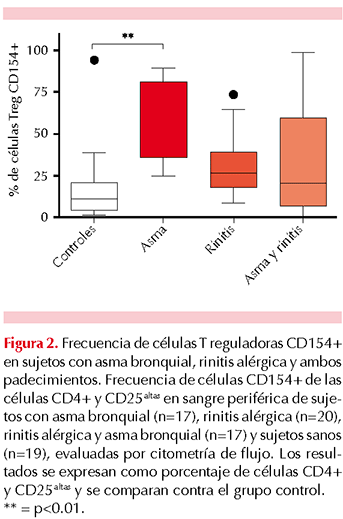
En relación con la expresión de la molécula CD154 en las células CD4+, CD25altas y FoxP3+ se encontró una frecuencia de 57.1±8.3% en el grupo de pacientes con asma bronquial, que fue significativamente mayor (p≤0.01) respecto del grupo control (18±6.0%). Los grupos de sujetos con asma bronquial y rinitis alérgica vs rinitis alérgica sola tuvieron una frecuencia de células CD152+ de las células CD4+, CD25altas y FoxP3+ de 34.1±9.3% y 31.4±4.5%, respectivamente, que no mostró diferencias significativas respecto del grupo control (Figura 2).
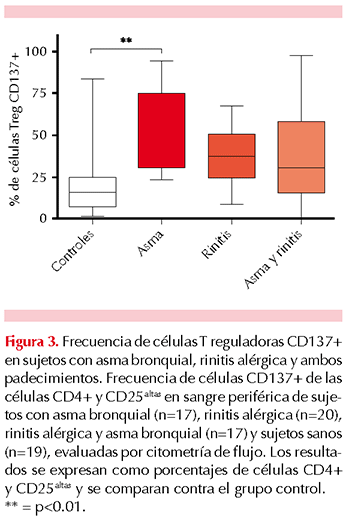
La frecuencia de células CD4+, CD25altas y FoxP3+ que expresaron la molécula CD137 fue significativamente mayor (p≤0.01) en el grupo de pacientes con asma bronquial (53.1±8.8%) respecto del grupo control de sujetos sanos (18.6±5.2%), no hubo diferencia estadísticamente significativa entre los grupos de pacientes con rinitis alérgica (36.9±4.3%), ni con rinitis alérgica y asma bronquial (36.2±8.2%) respecto del grupo control, tampoco entre los grupos de pacientes alérgicos (Figura 3).
Existe evidencias que sugieren que las células T CD4+CD25altas tienen un papel activo en suprimir la respuesta Th2, como se ve en padecimientos alérgicos; sin embargo, en este estudio no se encontraron diferencias en el porcentaje de células T CD4+ y CD25altas entre los grupos de pacientes con asma bronquial, rinitis alérgica y ambas afecciones respecto de los sujetos que no padecían esas enfermedades; existen discrepancias entre la función supresora de las células T CD4 y CD25, por lo que es necesario el uso de otros marcadores en estas células que correlacionen con su función supresora, entre estos marcadores, el factor de trascripción FoxP3 ha correlacionado con la función de estas células, nuestros resultados apuntan que los sujetos con asma bronquial únicamente y asma bronquial con rinitis alérgica tienen deficiencia de células CD4+, CD25altas y FoxP3+. Estos resultados coinciden con lo reportado por otros grupos. Otra molécula clave que correlaciona con la función de las células Treg es CTLA-4, que participa durante el desarrollo de las célula Treg y durante la fase efectora, cuando la vía de señalización de CTLA-4 es requerida para la supresión, por lo que la existencia de esta molécula hablaría de la capacidad supresora; de manera interesante, en los sujetos con asma bronquial, a pesar de tener menor porcentaje de Treg (FoxP3+, CD4+ y CD25altas), son las células que más expresan la molécula CTLA-4 en comparación con los sujetos sanos, lo que sugiere que otros mecanismos están relacionados con el efecto supresor o que, a pesar de encontrarse en menor cantidad, aumentan la expresión de CD152 para contrarrestar ese efecto.
Las moléculas CD137 tienen un papel controvertido, algunos grupos han reportado que la señalización a través de la molécula CD137 es necesaria para el desarrollo y proliferación de las células Treg; sin embargo, en ratones deficientes de CD137 no se encuentra alterado el porcentajes de células Treg; otros grupos han encontrado que la señalización a través de estas moléculas se asocia con disminución del efecto supresor de las células Treg; nosotros encontramos que las células Treg de los sujetos con asma tienen mayor porcentaje de células CD137+, lo que sugiere que estas células están más propensas a recibir señales inhibitorias, lo que puede explicar la falta de efecto supresor a pesar de la expresión de CTLA4. El papel de las células Treg en enfermedades inflamatorias, como el asma y la rinitis, es de suma importancia; el conocimiento de las vías de regulación de estas células abre un camino para la búsqueda de nuevos blancos terapéuticos con el fin de disminuir la intensidad de los procesos inflamatorios en los pacientes con esas enfermedades.